Узи желчного пузыря расшифровка. Видео: что показывает УЗИ кишечника. Подготовка к проведения УЗИ органов брюшной полости
Имея на руках результат ультразвукового исследования органов брюшной полости, вы можете самостоятельно, пользуясь рекомендациями о нормальных характеристиках тех или иных органов, составить предварительную картину о состоянии своего организма.
Что показывает это исследование?
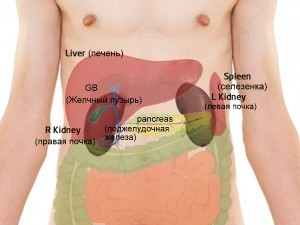
УЗИ показывает все органы брюшной полости, их расположение, состояние, структуру, анализирует соответствие нормальным параметрам. Исследуемые органы: печень, поджелудочная железа, селезенка, сосуды, лимфатические узлы (их видно при патологии), желчный пузырь, протоки.
Желчный пузырь
Ультразвуковая норма для этого органа: эхонегативное образование, расположенное под правой долей печени. Обычно дно желчного пузыря немного выступает из-под края печени на 1 – 1,5 см. Его длина не более 10 см, норма ширины от 3 до 4 см, физиологическая форма - удлиненная, грушевидная, округлая или овальная. Контуры четкие и ровные, содержимое гомогенное, без осадка или конкрементов.
Одновременно врач измеряет размеры протоков: общий печеночный от 3 до 5 мм в диаметре, а общий желчный - от 4 до 6 мм. Мелкие протоки, расположенные внутрипеченочно, не выявляются при УЗИ органов брюшной полости.
Возможные изменения желчного пузыря
- Острый холецистит. Типичный признак на УЗИ — утолщение стенки органа до 4 и более мм. Размеры нормальные или увеличены незначительно, в редких исключениях уменьшены. Снижена эхоструктура стенок, особенно с внутренней стороны. Нечеткие контуры наблюдаются при флегмонозном холецистите.
- Хронический холецистит, без камней. Расшифровка данных о заболевании обычно проходит без затруднений. Во время ремиссии хронического холецистита желчный пузырь нормальных размеров или уменьшен. Достоверный признак - утолщенная стенка и повышение ее эхоплотности. Отличается от острой формы наличием четких контуров. Для хронического холецистита характерны структурные изменения: деформации, изгибы, втяжения участков стенки. Окончательный диагноз ставится, основываясь на многообразии симптомов.
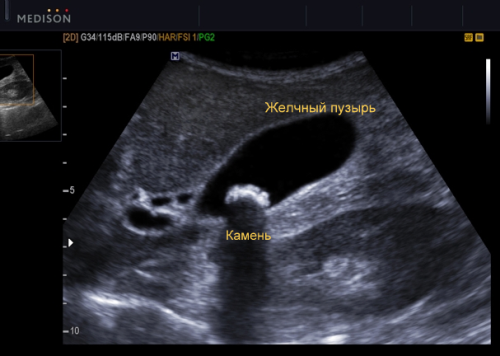
- Желчнокаменная болезнь. Это ведущая патология желчного пузыря. Расшифровка основана на признаках двух категорий: прямые и косвенные. К прямым относят: эхонегативная структура желчи, усиление эхосигнала, который соответствует расположению конкремента. Расположение камней при осмотре пациента в горизонтальном положении: в шейке органа и по дорсальной поверхности. Важный признак-смещение камней при движении тела. От камня идет тень, если его диаметр превышает 4 мм. Она именуется акустической дорожкой, и является результатом поглощения ультразвуковых волн камнем. Косвенные признаки: увеличение пузыря до 5 см в поперечном размере и более 10 см подлиннику. Стенки утолщены, контуры неровные. Одним из основных знаков калькулезного холецистита является смещение конкрементов при смене положения тела. Когда больной встает, камни как бы скатываются на дно пузыря. Небольшие камни обычно при УЗИ органов брюшной полости не выявляются, об их наличии свидетельствует расширенный проток (расширение расположено проксимально к месту обтурации).
Печень
Норма для показателей при УЗИ:
структура паренхимы однородная, края ровные, четкие.
Расшифровка по размерам дает лишь часть информации для врача, а постановка диагноза должна подкрепляться дополнительными методами.
- Левая доля передне — заднего измерения не более 7 см.
- Правая доля передне — заднего измерения не больше 12,5 см.
- Диаметр общего желчного протока от 0,6 до 0,8 см.
- Портальная вена, диаметр до 13 мм.
Возможные изменения печени.
- Жировой гепатоз. Расшифровка результата зависит от стадии процесса. Равномерно увеличивается количество и размеры эхосигналов, усилена эхоструктура. Размеры печени увеличены, нижний угол левой доли более 45 градусов. В большинстве случаев не удается выявить воротную вену. При третьей стадии она имеет плотную паренхиму, форма ее округлая, не кодируются портальные сосуды.
- Цирроз печени. К прямым признакам, которые показывает УЗИ печени и органов брюшной полости, относят изменение размеров, эхоструктуры, неровные контуры, нижний закругленный край, эластичность и звукопроводимость снижены. Косвенные признаки: увеличена в размерах и селезенка, расширены воротная и селезеночная вены, развивается асцит. Параметры на начальных стадиях увеличены почти во всех случаях за счет левой доли. Терминальные стадии характеризуются уменьшением размеров. Строение паренхимы изменяется, поэтому появляются более частые и крупные эхосигналы. Более, чем в половине случаев цирроза расшифровка покажет увеличение параметров селезенки.
- Застойная печень. Основные признаки: увеличение размеров, закругление краев. Патогномоничный признак - расширенная нижняя полая и печеночные вены. Последние ветвятся под углом в 90 градусов. Нижняя полая вена при застойных явлениях не может менять диаметр своего просвета во время дыхательных движений.
- Очаговые изменения. Локально снижена или изменена эхоструктура, параметры органа увеличены или уменьшены очагово, поэтому контуры неровные и выпуклые. Если патологические процессы довольно объемные, то могут спровоцировать сдавление желчных ходов и развитие механической желтухи. Расшифровка УЗИ брюшной полости дает большое количество информации о печени, особенно при очаговых поражениях.
Для врача важно знать следующие тонкости в диагностике заболеваний печени во время УЗИ органов брюшной полости.
- Если печень имеет нормальные размеры и ультразвуковые характеристики, это не говорит об отсутствии патологии.
- Достоверно «говорят» о патологии диффузные или очаговые изменения паренхимы.
- Полученные в ходе УЗИ результаты не дают возможность судить о степени цирроза, жировой дистрофии или о форме гепатита достоверно.
- Диффузные изменения являются показанием для гистологической верификации диагноза.
- Очаговые изменения в большей части случаев подлежат проверке с помощью прицельной биопсии и дальнейшей гистологической верификации.
Поджелудочная железа
УЗИ поджелудочной железы показано при наличии следующих признаков:
- боли в области эпигастрия, которые сохраняются длительно или постоянно рецидивируют;
- при осмотре врач обнаружил пальпируемое образование в эпигастральной области, оно может быть болезненное при пальпации;
- при диагнозе «острый» или «хронический панкреатит» УЗИ проводят с целью обнаружения осложнений вовремя (абсцесс, киста, некроз);
- при подозрении на такую патологию проводят УЗИ органов брюшной полости: абсцесс, опухоли, кисты;
- выявленная при гастроскопии деформация внутренней стенки желудка;
- если рентгенологическое исследование показало изменение петель и формы двенадцатиперстной кишки.
Перед осмотром поджелудочной железы специалист проведет анализ крупных сосудов: нижняя полая вена, аорта, воротная и селезеночная вены, верхние брыжеечные вены и артерии. Такой порядок осмотра органов позволит точно определить расположение поджелудочной железы, чревного ствола.
Кроме этого, врач получает информацию о расположении железы относительно сосудов, позвоночника, выявляет аномалии формы и размеров, ее эхоструктуру, состояние главного ее протока (панкреатического), возможные очаговые изменения.
Ультразвуковая норма показателей: эхоструктура неизмененной железы напоминает таковую у печени. Среди преобладающих эхосигналов - мелкие, которые равномерно распределены по всей паренхиме железы. У пожилых людей немного усилена эхоплотность, так как уже отмечаются изменения по типу фиброза и отложения жира.
Возможные изменения:
- Существуют прямые признаки, которые свидетельствуют о заболевании железы. Это диффузное увеличение размеров (при отеке во время воспаления), очаговое увеличение (при кистах, опухоли). Смазанные контуры наблюдаются при отеке, а неровные – при онкологических заболеваниях и хронической форме панкреатита. При кистах край будет гладким и выпуклым. Эхоструктура органа усилена при хронической панкреатите, снижена- во время отека и при опухолях, эхонегативными оказываются кисты.
- К косвенным признакам относят увеличение аорто-печеночного пространства во всех ситуациях, когда размеры железы больше нормы. Вдавления, расположенные по дорсальной поверхности печени говорят об объемном процессе. Смещение и сдавление нижней полой вены и аорты свидетельствует о заболевании опухолевой природы. Увеличение диаметра вирсунгова протока является результатом таких заболеваний: опухоли, хронический и реактивный панкреатит.
Селезенка
УЗИ селезенки целесообразно проводить при подозрении на разные врожденные пороки развития. Это может быть неправильное расположение, ее отсутствие, измененная форма, блуждающая или добавочные селезенки, а также травмы органа, которые встречаются более, чем в 20% случаев травмы брюшной полости.
Кроме этого, селезенка активно реагирует на состояние печени. УЗИ показывает инфаркт, абсцесс, опухоли, кальцификаты, характерные изменения при патологии крови.
Расшифровка УЗИ брюшной полости, их норма для селезенки поможет составить предварительную картину ее состояния:
- длина от 11 до 12 см;
- ширина о 6 до 8 см;
- норма толщины от 4 до 5 см;
- форма селезенки может немного отличаться у разных пациентов, если ее нормальные размеры не изменены, то это считается нормой;
- диаметр селезеночной артерии от 1 до 2 мм;
- диаметр печеночной вены от 5 до 8 мм;
- структура ткани селезенки однородная, если нет патологических образований и очаговых изменений.
Быстро сформировать представление о состоянии брюшных органов, без нарушения целостности кожи, возможно с помощью УЗИ. Широко доступный и недорогой метод может значительно упростить диагностику большинства заболеваний брюшных органов. Стандартный протокол подразумевает обследование: гепато-билиарной системы (гбс желчных пузыря и путей, печени), поджелудочной железы (синоним – pancreas), селезенки. Почки, как правило, обследует с вышеперечисленными органами, несмотря на то, что они лежат забрюшинно (позади брюшной полости).
Состояние изучаемых структур обследуют по нескольким параметрам: визуально (контуры, форму, положение); способности к проведению ультразвукового сигнала (эхогенность); наличию дополнительных образований, которые можно увидеть на мониторе и так далее.
Расшифровка УЗИ брюшной полости должна начинаться со сравнения полученных данных с нормами. Как правило, классическую диагностику ультразвуком сочетают с доплерометрией, поэтому важно также знать нормальные показатели кровотока (диаметр сосуда, скорость). Такой подход может обеспечить максимальную информативность метода.
Печень
Это один из немногих органов, размеры которого измеряются не только через всю его поверхность, но и для каждой отдельной доли. В норме, можно визуализировать на УЗИ четыре доли: правую и левую, хвостатую и квадратную. Национальными рекомендациями приняты за стандарты следующие размеры:
- Длина печени (точнее правой доли, так как этот параметр измеряется по среднеключичной линии) – для астеников не более 14 см; для гиперстеников менее 12 см.
Астеники – как правило, это лица худощавого телосложения. Их длина тела преобладает над поперечными размерами (шириной);
Гиперстеники – люди, чьи поперечные размеры (ширина тела) равны или превышают длину.
- Косое измерение/размер – не более 13 см;
- Квадратная доля – толщина (переднезадний размер) около 4-х см. В норме, может быть отклонение в пределах 1-го см в большую/меньшую сторону;
- Хвостатая доля – толщина 1,6-2,0 см. Длина – 6,1-7,0 см.
Нормальная печень не только должна соответствовать вышеперечисленным размерам, но и иметь однородную слабоэхогенную структуру – без уплотнений/расплавления ее тканей. В норме, контур органа ровный, без каких-либо деформаций и объемных образований (абсцессов, кист, опухолей и так далее).
Помимо стандартных измерений, врачи-клиницисты могут использовать отношение правая доля/хвостатая доля. Такой индекс помогает сделать объективный вывод об увеличении печени. Нормальный результат – менее 0,55.
Доплерометрические показатели могут принимать следующие значения:
| Показатель | Норма |
|---|---|
| Диаметр центральной вены (относится к печеночным) | Менее 10-ти мм |
| Диаметр воротной/портальной вены | Не более 13-ти мм |
| Диаметр селезеночной вены | На вдохе – 7-10 мм; |
| На выдохе – 3-6 мм. | |
| Диаметр брыжеечной (верхней) вены | На вдохе – 9-11 мм; |
| На выдохе – 4-6 мм. | |
| Скорость кровотока по печеночной артерии | Около 0,96 м/с. Возможны отклонения в большую/меньшую стороны на 1,2 м/с |
Для более точной интерпретации результатов врачи-клиницисты могут использовать дополнительные индексы (конгестии, сплено-портальный индекс и так далее). Однако эти параметры не входят в стандартный протокол ультразвукового обследования.
Селезенка
При оценке состояния селезенки приоритетными задачами являются определение ее размеров и качество кровотока. Нормальными считаются следующие показатели:
- Длина (продольное измерение) – менее 12 см;
- Ширина (поперечное измерение) – не более 5 см;
- Толщина (переднеезадний размер) – в пределах 7 см.
Следует отметить, что в норме селезенка также слабо проводит сигнал УЗИ-датчиков, поэтому на мониторе она имеет вид слабоэхогенного однородного образования с ровными контурами. Этот фактор препятствует визуализации сосудов, однако при их выявлении определяют скорость с помощью доплерометрии. Норма:
- Селезеночная артерия – около 0,9 м/с. Может быть отклонение в пределах 0,7 мм;
- Селезеночная вена – около 0,2 м/с.
Селезенка является очень показательным органом, так как ее состояние может изменяться не только при патологии системы крови, но и при нарушении циркуляции в бассейне портальной (или воротной) вены, что часто наблюдается при циррозе или опухолях печени.
Желчный пузырь и выводящие желчь пути (ЖВП)
С помощью ультразвуковой аппаратуры, в большинстве случаев, можно визуализировать только холедох (синоним – общий желчный проток) и желчный пузырь (ЖП). Другие структуры системы желчевыведения редко доступны осмотру. Следует отметить, что у женщин патологии ЖВП встречаются чаще.
Форма ЖП – Грушевидная/округлая;
Эхогенность холедоха и ЖП – Анэхогенные (ультразвуковой сигнал не проходит через наполненные структуры желчевыделения);
- Характер стенки органов ЖВП – гладкая и однородная;
- Размеры желчного пузыря – менее чем 80 мм*3 мм*35 мм
- Размеры (диаметр) холедоха – в пределах 10 мм.
Внутри этих органов может находиться только желчь. При выявлении в полости камней выставляется соответствующий диагноз (холелитиаз).
Поджелудочная железа
При изучении этого органа пристальное внимание следует обратить на эхогенную структуру. При нормальном состоянии, поджелудочная железа имеет вид крупнозернистой однородной структуры высокой эхогенности (светлая на мониторе). Изменения в ткани, которые можно выявить при обследовании, свидетельствуют о каком-либо патологическом процессе: панкреатите, панкреонекрозе, новообразовании и так далее.
Также следует учитывать размеры железы и диаметр ее главного (Вирсунгова) выводного протока. Как правило, измеряется толщина (переднезаднее измерение) разных частей органа. Норма:
Доплерометрию редко используют для оценки состояния поджелудочной железы.
Почки
Несмотря на то, что почки лежат вне брюшной полости, их изучение входит в стандартный УЗИ-протокол. Оценивают ряд показателей, включая определение положения, формы, размеров и кровотока. В настоящее время, рекомендованы следующие нормы для вышеперечисленных характеристик:
| Показатель состояния почек | Норма |
|---|---|
| Положение | Уровень XII-го ребра (правая почка ниже на 2-3 см) |
| Размеры | Длина – 10-12 см; Переднезадний размер – 4-5 см; Ширина – 5-6 см |
| Капсула | Гладкая однородная непрерывная |
| Рельеф наружной поверхности | Четкий/несколько волнистый контур. Поверхность гладкая |
| Толщина почечной ткани (паренхимы) | От 18-ти до 60-ти лет около 2-х см (может быть отклонение на 0,7 см); После 60-ти лет – более 110 мм |
| Граница раздела на слои (корковый и мозговой) | Четкая |
| Синус (чашечки и лоханки) почки | Составляет ½ от размеров паренхимы |
| Скорость кровотока | Менее 100 см/сек |
Вышеперечисленных характеристик достаточно, чтобы сформировать полноценное представление о состоянии почек.
Что показывает УЗИ? Это доступное исследование органов брюшной полости, которые обладают эхогенностью. Оно позволяет провести быструю оценку их состояния, которая включает не только классические параметры (положение, структуру, размер и так далее), но и доплерометрические. Благодаря этому, ультразвуковое исследование может быть крайне полезным, при поиске причины многих болезней.
Чтобы понять, что показывает процедура УЗИ брюшной полости, необходимо обладать определенными медицинскими познаниями и терминологией.
Но если ознакомиться с общей информацией о ходе диагностики, можно получить представление о том, чего следует ожидать от УЗИ.
Анализ брюшной полости посредством УЗИ позволяет сделать очень важные выводы о состоянии находящихся в ней органов.
Прежде всего, оценивается правильность расположения органов, их формы и размеров, затем анализу подвергается состояние и кровоснабжение.
Задача врача-сонолога выявить патологические образования и установить вероятность возникновения онкологии.
В брюшной полости скрываются многие важные органы, поэтому протокол предусматривает УЗИ: желчных протоков, печени, желчного пузыря, желудка, селезенки, поджелудочной железы, тонкой, ободочной и прямой кишки.
Протоколом процедуры в забрюшинном пространстве предусмотрено УЗИ следующих органов: брюшной части аорты, почек, надпочечников, нервных сплетений отдела вегетативной нервной системы, мочевого пузыря, лимфоузлов, лимфатических сосудов.
Также УЗИ в брюшной полости применяют для выявления патологий у беременных женщин.
Ультразвуковая картинка, полученная в результате, показывает достоверную ситуацию состояния внутренних органов, необходимую для диагностики заболеваний:
Большинство пациентов после УЗИ пытаются самостоятельно разобраться в заключении, написанном врачом-сонологом.
Однако для непосвященного человека этот документ выглядит как набор непонятных терминов и цифр.
Все непонятное психологически воспринимается, как скрытый диагноз, причем не самый лучший, раз уж его прячут.
Чтобы избежать напряженной ситуации и домыслов, связанных с неправильной трактовкой результатов , есть смысл ознакомиться с нормальными параметрами исследуемых органов.
Исследование ультразвуком печени позволяет выявить проблемы, которые нарушают ее функциональность. Расшифровка УЗИ печени показывает ее размеры и визуальную оценку состояния.
В норме показатели УЗИ печени выглядят так: длина правой доли – 12,5 см, толщина – 120 – 125 мм, длина левой доли – 6 – 8 см, толщина – 50 – 60 мм, размер хвостатой доли – 30 – 35 см; капсула дифференцируется, утолщений нет; эхоструктура паренхимы в норме.
Очаговых образований нет. Сосудистый рисунок не выделяется. Печеночные вены первого порядка - в пределах 1 мм.
Кроме того, структура здоровой печени предполагает равномерность, гладкость краев и наличие желчных протоков.
Если в протоколе указано, что эхо-плотность органа увеличена и представлена в виде небольших очагов, а край печени имеет круглую форму, то это может быть свидетельством жирового гепатоза.
При последних стадиях заболевания печень настолько уплотняется, что портальные сосуды уже не просматриваются на УЗИ.
На цирроз печени указывают расширенные и увеличенные воротная и селезеночная вены, круглый нижний край органа, неровность его контуров и крупноочаговое эхо-уплотнение.
Наряду с перечисленными симптомами в брюшной полости наблюдается некоторое количество свободной жидкости.
Увеличение печени в сопровождении закругленных краев и расширенной полой вены, которая не меняет форму при вдохе, свидетельствует о застойных процессах вследствие болезни сердца или легких.
Если в выводах об УЗИ брюшной полости указано наличие очагов и нарушения в эхоструктуре, это может быть сигналом о развитии онкологии или абсцессов.
Расшифровка УЗИ желчного пузыря и протоков
Параметры здорового желчного пузыря: форма в виде груши или цилиндра; длина 5 – 7 см, объем до 70 куб. см; стенки толщиной 40 мм.
Просвет без осадка, камней и других образований, слизистая без признаков изменений. Величина диаметра основного желчного протока составляет 5 – 7 мм. Все эти данные указываются в протоколе УЗИ.
Также в результатах исследования указывается наличие акустической тени от новообразований, под которыми следует понимать камни или опухоли.
Исследование тени позволяет определить вид и состав камней, их подвижность и размеры.
Патологические изменения желчного пузыря проявляются в утолщении стенок, даже если размеры органа в норме. Это заболевание диагностируется как острый холецистит.
Если же стенки органа имеют двойной контур, а вокруг пузыря обнаружена жидкость, значит, налицо местный перитонит и пациента необходимо срочно оперировать.
Хронический холецистит также сопровождается утолщением стенки пузыря, но его контур при этом сохраняет четкость и плотность.
Если в протоколе упоминается о наличии деформаций, это следует считать не заболеванием, а специфическим строением органа.
Симптомы эхонегативных объектов, оставляющих акустическую тень, наряду с утолщением стенки пузыря и неровностями его контура, свидетельствуют о холецистите калькулезного типа.
Если в списке перечисленных патологий значатся также расширенные желчные протоки, это симптом того, что в мочевом пузыре обнаружен камень, перекрывающий отток желчи.
УЗИ здоровых желчных протоков отличается следующими параметрами: общий желчный проток имеет диаметр 6 – 8 мм; расширения внутрипеченочных проток свидетельствуют о патологии.
Расшифровка УЗИ поджелудочной, селезенки, полых органов
В отличие от других органов брюшной полости, в заключении УЗИ, проведенного в поджелудочной железе, указывается сразу три цифровых показателя, так как процедура проводится поочередно в каждом из отделов.
Нормальные результаты УЗИ: отсутствие новообразований, величина головки – 35 мм, размер тела – 25 мм, длина хвоста – 30 мм, контуры органа ровные, эхоструктура однородная, уровень эхогенности без завышения или понижения, размер вирсунгова протока – до 2 мм.
При снижении эхоплотности органа диагностируется острый панкреатит, при увеличении эхоплотности есть вероятность хронического панкреатита или онкологии.
Также о хроническом течении заболеваний свидетельствует расширенная вирсунгова протока.
Тогда как вывод об онкологии можно сделать при сегментарном увеличении параметров железы, неровностях ее контура или смещении.
Кроме того, патологические процессы, которые происходят в поджелудочной железе, могут иметь различную природу происхождения - как следствие воспалительных явлений в организме или как результат дисфункции органа.
Патологические процессы в работе селезенки происходят редко, но для профилактики периодическое прохождение УЗИ не помешает.
Параметры здоровой селезенки, согласно результатам исследования: длина – 12 см, ширина – 8 см, толщина – 4-5 см, площадь продольного сечения – 40 кв. см, структура однородная, индекс селезенки должен быть в пределах 20 куб. см.
Если селезенка увеличена в размерах, то это может быть сигналом о заболевании крови, печени или инфекции.
Если ткань органа уплотнена - это признак инфаркта, при котором часть селезенки погибает по причине тромбоза или травмы. Разрыв органа может появиться после травмы при сильном ушибе или значительном увеличении селезенки.
УЗИ в полых органах, к которым относится желудок и все отделы кишечника, предусматривает только поиск симптомов патологии и наличия в просвете жидкости. В здоровых органах этих симптомов нет.
Подводя итоги, стоит отметить, что УЗИ органов брюшной полости - очень важная и нужная процедура для своевременной диагностики.
Для лечения и профилактики БОЛЕЗНЕЙ СУСТАВОВ наши читатели успешно используют набирающий популярность метод быстрого и безоперационного лечения, рекомендованный ведущими немецкими специалистами по заболеваниям опорно-двигательного аппарата. Тщательно ознакомившись с ним, мы решили предложить его и вашему вниманию: Избавиться от боли в суставах...»
Главное, не игнорировать возможные симптомы и при первых признаках недомогания обращаться к врачу и проводить обследование.
В настоящее время в помощь лечащему врачу для постановки диагноза и лечения требуются все более современные методы обследования. Бесспорно, одним из таких методов является ультразвуковое исследование органов брюшной полости или сокращенно - УЗИ. Начав развиваться еще в 90-е годы 20 века, он стал одним из самых востребованных методов диагностики в современной медицине 21 века.
Показания к УЗИ органов брюшной полости
Итак, основными показаниями к проведению ультразвукового исследования брюшной полости являются:
Ранее перенесенные заболевания (панкреатит, холецистит),
боли в животе любой локализации, появившиеся остро или же существующие длительное время,
подозрение врача на ту или иную патологию (в том числе онкология),
«плохие» анализы биохимии крови,
контроль в динамике ранее проводившихся ультразвуковых исследований (оценка камней, кист), в том числе и после проводимого лечения,
как плановое профилактическое обследование, которое необходимо проходить не менее 1 раза в год,
перед большинством хирургических операций для общей оценки состояние органов брюшной полости,
при травмах живота.
Противопоказания к УЗИ
Как таковых, абсолютных противопоказаний к проведению данного исследования нет. Однако, ограничением к проведению ультразвукового исследования органов брюшной полости могут быть: поздние сроки беременности (III триместр), вследствие увеличения живота, резкие боли, которые не позволяют занять необходимое для исследования положение, повышенное газообразование кишечника (метеоризм).
Также, стоит отложить исследование на несколько дней после проведения фиброгастродуоденоскопии и после лапароскопических операций.
Подготовка к проведения УЗИ органов брюшной полости
Подготовка несложная и не требует значительных усилий от пациента. Перед проведением данного УЗИ органов брюшной полости, по общепринятым критериям, пациенту не рекомендуется употреблять пищу за 8 часов до исследования, не пить воду в течение 4 часов.
Так же, накануне проведения ультразвукового обследования за 3 дня желательно исключить из употребления пищу, которая может привести к повышенному газообразованию (черный хлеб, овощи, фрукты, мясо, алкоголь, газированные напитки).
Вечером перед исследованием разрешен щадящий ужин. Пациентам, которые склонны к метеоризму, врач может предложить принять препараты, способствующие нормализации работы кишечника (как правило, в течение 2-3 дней). К ним относятся сорбенты (активированный уголь и др.).
Как проходит процедура обследования?
УЗ обследованию доступен любой человек, которому назначено это исследование. Обычно, осмотр врачом проводится в типовом кабинете для проведения УЗИ с зашторенными окнами, где расположен ультразвуковой аппарат, кушетка для обследуемого и компьютер для работы доктора. Так же, в работе врачу может помогать медицинская сестра, которая заносит результаты исследования в протокол.
Сама процедура диагностики достаточно проста. От пациента ничего не требуется, только слушать врача и выполнять его рекомендации. Придя на обследование, пациент ложится на спину на кушетку и освобождает область живота от одежды. Данная процедура абсолютно безболезненная и не причиняет дискомфорта. Нанеся небольшое количество геля на датчик (для улучшения контакта кожи с датчиком), врач, касаясь датчиком кожи, проводит исследование всех областей живота. В процессе осмотра доктор проводит необходимые измерения, может попросить обследуемого занять то или иное положение (на боку, на животе, стоя).
Обычно, процедура осмотра пациента занимает от 20 до 30 минут, и зависит от опыта доктора, от самого ультразвукового аппарата, которым проводится исследование и от условий «видимости», от массы тела обследуемого. У тучных людей данная процедура может быть затруднена из-за хорошо развитого жирового слоя. Но современные УЗ сканеры могут решить и это затруднение.
По завершении обследования, врач в течение 10-15 минут заполняет УЗ протокол и в конце оформляет заключение на бумажном носителе, попутно объяснять пациенту, что было выявлено и что необходимо предпринять далее, если таковое понадобится.
Расшифровка УЗИ органов брюшной полости
 Существуют нормативные показатели размеров внутренних органов, на которые опирается доктор в своей работе. Нормы ультразвука всегда имеют интервальные значения. Ведь бывают люди крупного телосложения и худые.
Существуют нормативные показатели размеров внутренних органов, на которые опирается доктор в своей работе. Нормы ультразвука всегда имеют интервальные значения. Ведь бывают люди крупного телосложения и худые.
Итак, во время проведения УЗИ брюшной полости доктор оценивает: размеры органов, их контуры, эхогенность (т.е. цвет в мониторе), ход сосудистых структур, выявляет наличие патологических изменений.
Так, нормальные размеры печени: правая доля до 15 см, левая доля до 10 см. Увеличении размеров печени выше 15,5 см свидетельствует о гепатомегалии. При повышении эхогенности можно сделать вывод о ее жировом изменении. Такие изменения возможны например, при хронических гепатитах, алкогольной болезни печени, циррозе. Выявление в печени кист в большом количестве например, может свидетельствовать о поражении печени эхиноккоком.
При оценке желчного пузыря обращают внимание на размеры (в норме желчный в длину до 8 см, ширину до 3 см), на содержимое (имеется ли застойная желчь, есть ли камни, полипы), на перегибы, извитости и внутренние перемычки. Измеряется так же толщина стенок, которая в норме составляет до 3 мм (утолщение стенки является признаком холецистита).
Визуализируя поджелудочную железу , врач измеряет ее размеры. Состоит железа из головки (в норме до 3 см), тела (в норме до 2 см), хвоста (в норме до 2,5 см). Так например, при остром панкреатите железа отечна, «темного цвета».
Оценка селезенки не менее важна. Ведь этот орган является депо эритроцитов. Размеры ее составляют до 12 см в длину, до 50 см в ширину. И, например, ее увеличение может косвенно свидетельствовать о заболеваниях крови.
Выявление свободной жидкости в брюшной полости является неспецифическим признаком патологии (в норме жидкость в брюшной полости не выявляется). Ее определение может быть следствием сердечной печеночной недостаточности, онкологических заболеваний в гинекологической сфере. Также при травмах живота наличие жидкости в животе является признаком разрыва внутренних органов.

По результатам обследуемому, если у него была выявлена патология, может быть порекомендовано: пройти дополнительное обследование (компьютерную томографию, магнитно-резонансную томография), обращение к профильному специалисту (преимущественно к терапевту, гастроэнтерологу, хирургу).
Следует отметить, что по результатам УЗИ органов брюшной полости диагноз НЕ СТАВИТСЯ, так как находится исключительно в компетенции лечащего врача.
И в заключении, хочется отметить, что одним из плюсов данного метода диагностики является его недорогая стоимость (по сравнению с КТ, МРТ), а следовательно доступность для населения и быстрота выполнения исследования. Ведь, одним из основополагающих принципов медицины является ранняя профилактика и диагностика заболеваний, и ультразвуковое исследование органов брюшной полости полностью этому соответствует.
Доктор может точно оценить как орган непосредственно, так и функционирование его протоков. Чаще всего данная процедура носит комплексный характер и является частью общих обследований брюшной полости. Расшифровка анализов проводится только лечащим врачом.
Ультразвуковое обследование врач-гастроэнтеролог может приписать, когда есть подозрение на патологию печени или желчного пузыря.
В частности, если обратившийся в больницу, человек имеет такие показатели:
- регулярные болевые ощущения в правой подреберной части;
- тяжесть в районе печени;
- привкус горечи в ротовой полости;
- желтый оттенок кожных покровов;
- показатели анализов не соответствуют норме;
- наличие желчнокаменной болезни;
- дискинезия протоков;
- травма живота;
- интоксикация;
- подозрение на онкологическое образование.
 Если у пациента желчехранящий орган удален, проводится особая процедура - динамическая эхо-холедохография (обследование протоков с пищевой нагрузкой).
Если у пациента желчехранящий орган удален, проводится особая процедура - динамическая эхо-холедохография (обследование протоков с пищевой нагрузкой).
Подготовка к обследованию желчного пузыря аналогична подобным исследованиям иных органов. Анализ проводится только натощак. Такое правило обусловлено тем, что орган в подобных обстоятельствах полностью наполнен желчью. За счет этого он значительно увеличен в размерах. Даже выпитая перед процедурой вода приведет к тому, что начнется процесс желчеотделения, орган сожмется. А это значительно усложнит диагностику.
Поэтому перед УЗИ следует:
- За несколько дней до проведения процедуры отказаться от жирной и газообразующей пищи, алкоголя.
- Во время приемов пищи принимать ферментные препараты, но не более трех раз в день.
- Поесть последний раз не менее чем за двенадцать часов до процедуры. При этом еда должна быть легкой и сытной.
- Очистить кишечник при помощи слабительного или клизмы.
- Отказаться от жевательных резинок и табака.
Методы проведения УЗИ и расшифровка анализов
 Для обследования желчного пузыря используют технику с частотой от 2,5 до 3,5 МГц. Это позволяет рассмотреть образования размером менее 3 мм. Ультразвук максимально проникает на глубину 24 сантиметра. Так как ткани организма имеют разную плотность, то поглотительные и отражающие способности их неодинаковы. Когда волновой пучок доходит до органа, часть звука отражается и возвращается назад. Аппарат его улавливает, трансформирует в электроимпульсы, которые и создают картинку на экране.
Для обследования желчного пузыря используют технику с частотой от 2,5 до 3,5 МГц. Это позволяет рассмотреть образования размером менее 3 мм. Ультразвук максимально проникает на глубину 24 сантиметра. Так как ткани организма имеют разную плотность, то поглотительные и отражающие способности их неодинаковы. Когда волновой пучок доходит до органа, часть звука отражается и возвращается назад. Аппарат его улавливает, трансформирует в электроимпульсы, которые и создают картинку на экране.
Процедура УЗИ проводится при помощи наружного прибора через брюшную поверхность. Больной должен лечь на спину и убрать одежду с верхней области живота. Затем доктор наносит специальный гель на аппарат и осуществляет процедуру. Без этого желеподобного вещества обследование не проводится, так как оно при контакте с кожным покровом позволяет устранить значительную помеху в виде слоя воздуха, тем самым улучшая прохождение ультразвуковых сигналов.
В случае, когда желчный пузырь частично либо полностью закрывает кишечник, пациенту следует глубоко вдохнуть, задержать воздух либо повернуться в левую сторону.
Чтобы проверить в желчном пузыре наличие камней или песка, больной должен стать и несколько раз наклониться вперед.
Динамическая эхохолесцинтиграфия проводится, когда требуется проанализировать сократительные возможности тканей желчного пузыря в режиме настоящего времени. За первым УЗИ, сделанным натощак, больной должен употребить, в своем роде, желчегонный завтрак.
 В норме он состоит из желтков двух яиц, 200 граммов кисломолочных продуктов или раствора сорбита. После этого обследование повторяют три раза, через 5, 10 и 15 мин.
В норме он состоит из желтков двух яиц, 200 граммов кисломолочных продуктов или раствора сорбита. После этого обследование повторяют три раза, через 5, 10 и 15 мин.
При удаленном органе доктор сначала исследует состояние выводящего протока натощак. После этого дается пищевая нагрузка в виде водного раствора сорбита. Повторное исследование проводится дважды: через тридцать минут и спустя час после приема препарата.
Норма в показателях наблюдается, если желчный пузырь имеет:
- грушевидную, цилиндрическую форму;
- ширину от 3 до 5 сантиметров;
- длину от 6 до 10 сантиметров;
- объем от 30 до 70 куб. см;
- стенки толщиной не более 4 миллиметров;
- объем общего канала от 6 до 8 миллиметров;
- поперечник долевых протоков не более 3 миллиметров;
- четкие контуры.
 Если расшифровка анализов имеет отклонения от этих показателей, это говорит о наличии патологии органа. Так, при остром холецистите толщина оболочки пузыря превышает норму в четыре миллиметра, орган увеличен в размерах, имеет внутри многочисленные перегородки, а кровоток в сосуде значительно усилен.
Если расшифровка анализов имеет отклонения от этих показателей, это говорит о наличии патологии органа. Так, при остром холецистите толщина оболочки пузыря превышает норму в четыре миллиметра, орган увеличен в размерах, имеет внутри многочисленные перегородки, а кровоток в сосуде значительно усилен.
При хроническом холецистите орган уменьшается в размерах, толщина его стенок превышает норму, они уплотняются и деформируются, контур расплывчатый, в просвете видны небольшие включения.
При дискинезии желчногопузыря на УЗИ виден перегиб органа, стенки уплотнены и имеют повышенный тонус.
При желчнокаменном заболевании в полости видны конкременты, которые смещаются при изменении положения тела. Помимо этого, за камнем наблюдается эхо-тень, осадок билирубина, утолщение стенок органа и неровность его контуров. Но ультразвук может выявить только конкременты большого размера. О наличии мелких образований расшифровка говорит при расширении желчевыводящего протока, когда он закупорен камнем.
 При полипах на стенке пузыря видно округлые образования. Когда его диаметр большенормы (1 сантиметр), через определенное время следует провести еще одно УЗИ. Если повторная расшифровка анализов констатирует увеличение полипа, это означает, что образование имеет злокачественный характер.
При полипах на стенке пузыря видно округлые образования. Когда его диаметр большенормы (1 сантиметр), через определенное время следует провести еще одно УЗИ. Если повторная расшифровка анализов констатирует увеличение полипа, это означает, что образование имеет злокачественный характер.
При опухолях на изображении УЗИ наблюдаются структуры величиной больше 1 сантиметра, деформация органа, увеличение толщины стенок.
Также при ультразвуковом обследовании могут быть обнаружены генетические отклонения от нормы:
- агенезия (отсутствие);
- удвоенный пузырь;
- эктопическая локализация (неправильное расположение);
- дивертикулы (выпуклость стенки).
Так как расшифровка обнаруженных во время исследования проблем требует дополнительного уточнения, после первой процедуры врач может назначить повторную через несколько недель.
Если есть показания, УЗИ желчного пузыря разрешается делать в любом возрасте независимо от сопутствующих патологий. Ультразвук не делается, если есть гнойное повреждение либо ожог кожи. Так как в таких случаях процедура может способствовать инфекционному распространению.