Холецистит у взрослых — симптомы и лечение. Что такое холецистит, и как его лечить?
С развитием пищевой промышленности всё меньше продуктов, ежедневно употребляемых человеком, имеет натуральное происхождение. Преобладание трансжиров, употребление продуктов быстрого приготовления, консервантов весьма негативно сказывается на состоянии главного органа, очищающего кровь – печени. В результате в ней начинают накапливаться токсины, желчь становится более густой, её выведение затрудняется. Накапливаясь в желчном пузыре, она густеет и становится благоприятной средой для возникновения камней и размножения бактерий. А это приводит к такому заболеванию, как холецистит.
Описание болезни
Холециститом называется воспалительный процесс, возникающий в желчном пузыре. Такое воспаление может быть спровоцировано целым рядом факторов, преимущественно бактериальной природы или на фоне возникновения камней. При холецистите возникает нарушение естественного оттока желчи, что может привести к растяжению стенок желчного пузыря или даже их разрыву.
Это те причины, которые могут вызвать воспалительный процесс у любого человека. Кроме этих причин, существуют определённые группы риска, у представителей которых холецистит встречается особенно часто.
- Врождённое нарушение формы желчного пузыря.
- Дискинезия желчевыводящих путей по гипотоническому типу.
- Травматические повреждения желчного пузыря.
- Наличие новообразований в брюшной полости.
- Нарушения метаболизма.
- Неправильное питание – нарушение режима, неправильно составленный рацион.
- Низкая физическая активность.
- Недостаточное количество потребляемой жидкости, провоцирующее запоры.
- Период беременности, сопровождающийся гормональным изменениями в организме.
- Женский возраст после 40 лет, характеризующийся сменой гормонального фона и нарушениями кровоснабжения.
- Часто возникающие аллергические реакции, свидетельствующие о нарушении работы печени.
Формы холецистита
Холецистит является достаточно сложным заболеванием, поскольку имеет несколько форм и каждая из них отличается своеобразной симптоматикой и клинической картиной.
По этиологии выделяют два основных типа:
- калькулёзные (с камнями);
- некалькулёзные (бескаменные).
По течению болезни, как и многие другие патологии, холецистит бывают:
- острые;
- хронические.
Также существует классификация по типу воспаления:
- катаральные;
- гнойные;
- флегмонозные;
- гангренозные;
- смешанные.
Флегмонозные и гангренозные выделяют в отдельную категорию деструктивных холециститов. Они характеризуются сильным воспалением, затрагивающим все оболочки пузыря, и могут привести к его разрыву.
Симптоматика
В целом, признаки холецистита достаточно похожи. Сильно отличаются между собой проявления острой и хронической форм. Поэтому стоит систематизировать симптоматику, чтобы было проще ориентироваться в том, какая именно форма воспаления у пациента и как её можно лечить.
Острая форма
Острый холецистит характеризуется выраженной симптоматикой. Именно на этом этапе развития болезни пациенты чаще всего обращаются к врачу за помощью. Причиной обострения может стать механическое воздействие, снижение уровня иммунитета или употребление большого количества жирной пищи, приводящее к резкому выбросу желчи.
Характеризуется этот период такой симптоматикой:
- Сильная боль, возникающая в правом подреберье. Может иррадиировать в спину, но чаще всё же имеет разливающийся характер. Боль может усиливаться после приёмов пищи.
- Повышение температуры также возможно в стадии обострения.
- Тошнота.
- Рвота.
- Изменение цвета кожи и склер, приобретение ими желтушного оттенка.
При калькулёзном холецистите причиной обострения становится камень, перекрывающий проток. В такой ситуации боль может самопроизвольно проходить через некоторое время. Не стоит считать, что холецистит может пройти самостоятельно – его лечение очень длительное и сложное. Гораздо чаще с исчезновением симптомов он переходит из острой в хроническую форму.
Хроническая форма
При хроническом холецистите симптоматика стёртая. Это приводит к тому, что длительное время, вследствие также и отсутствия острых симптомов, пациенты не обращаются к врачу.
- Тупые приступообразные боли в правом подреберье, особенно усиливающиеся после приёма пищи.
- Тошнота.
- Нарушения стула, спровоцированные периодическим выходом большого количества желчи. Стул становится жидким и имеет зеленоватый оттенок.
- Отрыжка. Проявляется как при дискинезии желчевыводящих путей, так и при холецистите. Отличие: при ДЖВП отрыжка происходит воздухом, и не имеет выраженного запаха. При воспалении желчного пузыря отрыжка имеет выраженный запах тухлых яиц.
- Слабость, вялость.
- Появление высыпаний на лице, особенно в области над бровями.
- Обложенность языка белым налётом.
- Неприятный запах изо рта.
- Боли при пальпации в правом подреберье.
- Ощущение «увеличенности» печени и своеобразный дискомфорт.
Хронический холецистит опасен тем, что на его признаки пациенты могут длительное время попросту не обращать внимания. Но чем дольше длится воспаление, тем сложнее будет лечение в период обострения. При отсутствии своевременного лечения это может привести к полному удалению желчного пузыря. Поэтому стоит обращаться к гастроэнтерологу при возникновении дискомфорта в области печени.
Клиническая картина
Наиболее часто воспаление желчного пузыря формируется в результате застоя желчи. Она становится более густой, постепенно в ней начинают формироваться сгустки. Это приводит к тому, что снижаются её бактерицидные свойства. Вдобавок, с постепенным загустеванием происходит формирование камней. Они оказывают механическое воздействие на стенки желчного пузыря, повреждая защитный эпителий и делая его более восприимчивым к воздействию патогенных микроорганизмов.
Если же в организме присутствуют глисты, то под их воздействием происходит нарушение проходимости протоков. А это, в свою очередь, вызывает застой желчи, который отягощается выделение токсичных продуктов метаболизма червей. В результате реакции иммунной системы возникает воспалительный процесс.
Бескалькулёзный холецистит возникает при попадании патогенной микрофлоры. Встречаются случаи развития такого воспаления в результате возникновения панкреатита. Ферменты поджелудочной железы раздражают стенки желчного пузыря, что делает их весьма восприимчивыми к воздействию патогенной микрофлоры.
Методы диагностики
При возникновении вышеуказанных симптомов холецистита стоит немедленно обратиться к гастроэнтерологу.
Он проведёт необходимую диагностику, включающую в себя такие пункты:
- Сбор клинического анамнеза. Доказана наследственная предрасположенность к заболеваниям печени. Поэтому, при наличии подобных диагнозов у близких родственников, стоит обязательно сообщить об этом врачу.
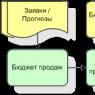
- Физикальное обследование. Изначально на приёме осуществляется пальпация брюшной полости. В результате этого метода исследования появляется возможность определить, увеличена ли печень.
- Биохимический анализ крови поможет выявить наличие воспалительного процесса и составить предварительную картину болезни.
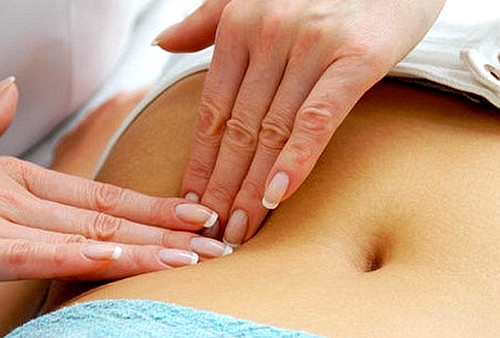
- УЗИ органов брюшной полости помогает оценить общее состояние печени, желчного пузыря и определить наличие камней и их размер.
- При отсутствии острого воспаления может быть назначена холецистолангиография. Эта методика исследования предполагает введение рентгенконтрастного вещества с целью оценки состояния желчного пузыря и протоков. Введение может выполняться как через рот, так и при помощи капельницы.
- Фиброгастродуоденоскопия установить наличие воспалительного процесса.
Традиционное лечение
Схема лечения будет строиться на основании множества факторов.
- Наличие камней. При наличии камней категорически запрещено использоваться средства, стимулирующие отток желчи. Это может стать причиной начала движения камней и вызывать повреждение желчных протоков, острую боль и ухудшение состояния.
- Причина возникновения. Если причиной холецистита являются глисты, антибактериальные средства только купируют симптомы, связанные с воспалением, но не устранять основную причину. А это может привести к усугублению ситуации.
- Состояние стенок желчного пузыря. Если стенки сильно повреждены воспалением, то категорически противопоказаны инвазивные методики исследования. При истончении стенок вполне вероятно может потребоваться хирургическое вмешательство. Оно также используется при наличии камней большого размера.
Лечение обычно включает в себя несколько групп препаратов:
- Нестероидные противовоспалительные средства. Купируют непосредственно воспалительный процесс и болевой синдром, вызывая существенное облегчение.
- Антибиотики. При установлении бактериальной природы воспаления применяются с целью уничтожения возбудителя.
- Спазмолитики. Убирают спазм самого желчного пузыря и протоков, обеспечивая свободный отток желчи.
- Гепатопротекторы. Способствуют очищению печени, разжижению и выведению желчи.
- Пробиотики. Позволяют восстановить микрофлору, укрепить иммунитет и смягчить агрессивное воздействие антибиотиков.
- Желчегонные препараты. Облегчают отток желчи, делая её более жидкой.
Дополнительно возможно применение медицинских лечебных процедур. При отсутствии камней используется дуоденальное зондирование или тюбаж.
Дуоденальное зондирование – использование специального полого зонда, вводимого в двенадцатиперстную кишку. В зонд вводится раствор магнезии, и осуществляется выведение желчи. Длительность процедуры составляет около 2-3 часов. Выполняется обязательно натощак. Желчь, вышедшая в результате зондирования, может быть использована для лабораторной диагностики. Исследование полученного материала позволяет составить полную клиническую картину.
Тюбаж подразумевает выполнение так называемого «слепого» зондирования.
Важно: Выполняется исключительно в том случае, если отсутствие камней подтверждено. В противном случае проводить тюбаж запрещено – он может спровоцировать отход камней и разрыв желчных протоков.
Натощак выпивается 1 стакан минеральной воды температуры тела. Можно также использовать отвары желчегонных трав или раствор магнезии. После этого нужно лечь на правый бок и приложить грелку. Так в покое нужно лежать около 2-3 часов. За это время начнётся отход желчи через протоки. Это спровоцирует стул зеленоватого оттенка. Позывов к опорожнению кишечника может быть несколько, поэтому не стоит далеко отлучаться от туалета.
Дополнительно следует придерживаться специальной диеты. Наличие холецистита подразумевает соблюдение диеты по 5 столу – исключение жирной, жареной пищи, продуктов с содержанием трансжиров.
При наличии крупных камней, сильном повреждении стенок желчного пузыря и высоком риске разрыва выполняется его хирургическое удаление. Оно выполняется как полостным, так и лапароскопическим методом – на усмотрение врача, по результатам анализов. Может выполняться ультразвуковое воздействие на камни.
Лечение холецистита народными средствами в домашних условиях выполняется только после консультации и согласования с врачом. В противном случае можно спровоцировать ухудшения состояния пациента. Обычно народное лечение включает в себя приём желчегонных средств, соблюдение диеты и выполнению тюбажей.
Профилактика
Профилактика холецистита подразумевает соблюдение режима питания, коррекцию рациона и своевременное обследование у гастроэнтеролога. Не стоит пренебрегать малозаметными симптомами, поскольку они могут стать признаком серьёзного заболевания.
Такая патология, как воспаление желчного пузыря или холецистит, очень распространена среди лиц преимущественно женского пола среднего и старшего возраста. Различают две формы заболевания – острую и хроническую.
Желчный пузырь — крайне важный внутренний орган. Его основной функцией является выработка желчи, необходимой для переваривания пищи. Нарушение деятельности этого органа, вызванное воспалительным процессом, негативно сказывается на самочувствии человека и на состоянии его организма в целом. Холецистит – одна из наиболее частых причин удаления желчного пузыря.
Причины холецистита
Причины возникновения заболевания можно условно поделить на две большие группы: инфекционные и неинфекционные.
В первую группу входят инфекции внутренних органов, провоцирующие воспалительные процессы внутри организма. Первичным источником инфекции могут быть: ротовая полость, кишечник, желудок, почки, мочевой пузырь, горло и т.д. Возникновению холецистита подвержены люди, имеющие такие заболевания, как:
- энтероколит;
- аппендицит;
- аскаридоз;
Воспаление желчного пузыря провоцируют инфекции мочеполовой системы, в том числе передающиеся половым путем.
К неинфекционным причинам возникновения холецистита относятся:
- дискинезия желчевыводящих путей;
- камни в желчном пузыре и протоках;
- ожирение;
- гормональные нарушения в организме;
- беременность;
- заболевания сосудов;
- рефлюкс-эзофагит;
- врожденные патологии желчного пузыря.
Воспалительный процесс возникает на фоне застоя желчи в органе. Причиной этого могут быть:
- малоподвижный образ жизни;
- лишний вес;
- неправильное питание (употребление большого количества жирной пищи);
- длительный прием некоторых лекарственных препаратов.
Холецистит у детей возникает редко. Обычно заболевание бывает обусловлено неправильным питанием ребенка, наличием у него лишнего веса. Часто возникновение болезни связано с врожденными патологиями внутренних органов.
Быстрому развитию холецистита способствует сочетание сразу нескольких указанных причин. Например, малоподвижный образ жизни на фоне сопровождающегося лишним весом сахарного диабета.
У женщин часто возникает холецистит при беременности. Причиной его развития в данном случае является застой желчи, обусловленный гормональными изменениями организма, на более позднем сроке – сдавливанием внутренних органов, в том числе желчного пузыря увеличивающейся в размере маткой.
Симптомы холецистита
 Острый холецистит – наиболее опасная форма заболевания развивается бурно, сопровождается ярко выраженными симптомами:
Острый холецистит – наиболее опасная форма заболевания развивается бурно, сопровождается ярко выраженными симптомами:
- сильной приступообразной болью в области желчного пузыря;
- ухудшением самочувствия;
- тошнотой и многократной рвотой;
- отсутствием аппетита;
- нарушением пищеварения (запором, диареей, повышенным газообразованием в кишечнике).
Хроническая форма заболевания протекает скрыто, обострению и возникновению его симптомов способствует неправильное питание, сильный эмоциональный стресс, чрезмерная физическая нагрузка на организм, употребление алкоголя. К признакам хронического холецистита относятся:
- частые ноющие боли в правом боку;
- незначительная тошнота;
- вздутие живота, отрыжка;
- периодически возникающая диарея;
- тяжесть, жжение в правом боку;
- нарушение сердечного ритма;
- горечь во рту.
У женщин признаки холецистита, протекающего в хронической форме, усиливаются при резких колебаниях гормонального фона организма, за несколько дней до начала менструации, на фоне беременности.
Лечение холецистита
При наличии симптомов, указывающих на холецистит, необходимо обращаться к гастроэнтерологу. Диагностика заболевания основывается на результатах анализа крови, УЗИ органов брюшной полости и ЭГДС. Холецистит дифференцируют от имеющих схожие проявления патологий внутренних органов: панкреатита, желчнокаменной болезни, цистита.
В терапии воспаления желчного пузыря используются различные лекарственные препараты:
- холинолитики и спазмолитики (Платифиллин, Папаверин);
- противовоспалительные средства (Ибупрофен);
- желчегонные средства (Аллохол);
- гепатопротекторы (Эссенциале форте).
При ярко выраженных болях назначаются обезболивающие препараты в форме таблеток или инъекций.
В тяжелых случаях показано хирургическое лечение. Показанием к удалению органа (холецистэктомия) является обширный воспалительный процесс, угроза развития осложнений (перитонит, гангрена желчного пузыря), желчнокаменная болезнь.
Операция может быть проведена открытым либо лапароскопическим методом. Второй вариант наиболее предпочтителен, поскольку не требует больших разрезов мягких тканей и длительного реабилитационного периода. Независимо от выбранного метода, операция проводится под общим обезболиванием.
Антибиотики при холецистите
 Антибиотикотерапия показана в случае холецистита, в основе развития которого лежит бактериальная инфекция. Предпочтение отдается средствам пенициллиновой группы (Оксациллин, Ампициллин), Эритромицину, реже – Левомицетину. При наличии смешанной инфекции проводится комбинированная терапия сразу несколькими противомикробными препаратами. Схема лечения разрабатывается специалистом индивидуально, в зависимости от формы заболевания, наличия противопоказаний, возраста пациента.
Антибиотикотерапия показана в случае холецистита, в основе развития которого лежит бактериальная инфекция. Предпочтение отдается средствам пенициллиновой группы (Оксациллин, Ампициллин), Эритромицину, реже – Левомицетину. При наличии смешанной инфекции проводится комбинированная терапия сразу несколькими противомикробными препаратами. Схема лечения разрабатывается специалистом индивидуально, в зависимости от формы заболевания, наличия противопоказаний, возраста пациента.
Антибиотики назначаются для лечения хронического холецистита, обусловленного бактериальными заболеваниями внутренних органов. Самостоятельный прием подобных лекарственных препаратов может навредить здоровью. Длительное применение антибиотиков приводит к дисбактериозу кишечника.
Лечение холецистита в домашних условиях
Самостоятельное лечение холецистита чревато развитием серьезных осложнений: нагноением, отмиранием тканей желчного пузыря, перитонитом, заражением крови. При возникновении таких осложнений в срочном порядке проводится удалением больного органа. Избежать проблем со здоровьем можно, своевременно обратившись к специалисту. Такая мера позволит избежать необходимости операции.
Домашние методы лечения уместны в данном случае только в качестве вспомогательной терапии уже после установления диагноза и назначения врачом лекарственных препаратов. К подобным методам относится прием трав в виде отваров, правильное полноценное питание, расслабляющий отдых в течение дня.
Положительное действие на желчный пузырь оказывают следующие травы: зверобой, пижма, мята перечная, бессмертник. Пижма обладает противовоспалительным, желчегонным действием. Отвар на основе этого растения готовится следующим образом:
5 г сухой травы заливают 250 мл кипятка, настаивают полчаса, употребляют по 1 ст. ложке трижды в день, перед едой, в течение всего периода лечения лекарствами.
Вместо пижмы можно использовать мяту. Полученный отвар в данном случае принимают уже не по столовой ложке, а по 120 мл 3 раза в день.
При воспалении желчного пузыря в ежедневный рацион необходимо включить негазированную минеральную воду (Ессентуки №4).
В случае обострения хронической формы заболевания, при возникновении приступа холецистита, сопровождающегося резкой болью в боку, тошнотой и повышением температуры тела, необходимо вызвать врача, можно принять спазмолитический препарат (Но-шпу).
Питание при холецистите
 При воспалении желчного пузыря следует придерживаться определенной диеты (стол №5), разрешающей употреблять протертые, отварные, запеченные блюда в теплом виде.
При воспалении желчного пузыря следует придерживаться определенной диеты (стол №5), разрешающей употреблять протертые, отварные, запеченные блюда в теплом виде.
Разрешенные продукты:
- макароны;
- каши (на воде и молоке);
- растительные масла;
- нежирные сорта мяса;
- сахар;
- крупы;
- подсушенный пшеничный хлеб;
- несдобное печенье.
Запрещенные продукты:
- сдоба;
- бобовые культуры;
- жирное мясо, рыба;
- куриные яйца;
- маринованные овощи, соленья;
- колбасы;
- специи;
- кофе;
- алкогольные напитки.
Употреблять пищу при холецистите следует маленькими порциями, до 6 раз в день. Лечебные минеральные воды пьют натощак, за несколько минут до трапезы. Диетическое питание – залог успешного лечения болезни.
Воспаление стенок жёлчного пузыря в результате, которого происходят функциональные нарушения физических и биохимических процессов желчи, называется холецистит.
Симптомы и признаки этой формы желчнокаменной болезни (ЖКБ), возникают вследствие нарушения оттока желчи и изменения микрофлоры на просвет пузыря.
Классификация холецистита
Существует две клинические формы течения заболевания:
- Острый холецистит.
- Хронический холецистит.
Острый холецистит, это наиболее тяжёлая форма заболевания брюшной полости. По статистике, женщины наиболее чаще подвержены такому типу заболевания, чем мужчины. Характерная особенность острого холецистита, это образование камней (конкрементов), которые скапливаясь в жёлчном пузыре, забивают его протоки, и тем самым доставляют массу неприятных ощущений человеку. В 90 % воспаления жёлчного пузыря связано с камнеобразованием, что делает эту болезнь крайне опасной для жизни.
Причины и признаки хронического холецистита
Стрептококк, эшерихимия, стафилококк, энтерококк, синегнойная палочка, протей, все эти условно-патогенные микроорганизмы, способны вызвать хронический некалькулёзный холецистит. Причины возникновения болезни возникают на фоне застоя или нарушения оттока желчи, вызванное дискинезией желчевыводящих путей с изменением его моторно-эвакуаторных функций. Немаловажную роль при обострении хронического холецистита играет алиментарный фактор:
- нерегулярное питание;
- излишние гастрономические предпочтения (острая и жирная пища);
- недостаток клетчатки;
- нарушение коллоидной стабильности.

Спонтанное проявление заболевания, вызывает нарушение нервно-мышечного функционала, приводящего к дистрофии мышечного тонуса. Причинно-следственная связь хронической формы заболевания органа брюшной полости, хронический бескаменный холецистит также может возникать в результате следующих провоцирующих факторов:
- врожденной деформации жёлчного пузыря;
- нарушения кровообращения и/или кровоснабжения органа;
- патология при беременности;
- механическое повреждение жёлчного пузыря;
- новообразования близлежащих органов;
- нарушения эндокринной системы.

К классической симптоматике бескаменного холецистита, можно отнести:
- болевые ощущения в области правого подреберья;
- изжога, тошнота и отрыжка;
- рвотный рефлекс при переедании или в стадии резкого обострения;
Симптомы хронического калькулёзного холецистита
Классическим проявлением заболевания жёлчного пузыря, сочетаемый в себе камнеобразование и хроническую форму холецистита, является хронический калькулёзный холецистит. Этиология возникновения заболевания, базируется на острой форме проявления желчнокаменной болезни. Каких-либо специфических симптомов, характеризующих холестериновый калькулёз, без точной диагностики, определить невозможно. Единственными симптоматическими признаками, без подтверждающего диагноза, являются:
- острые приступы жёлчной колики;
- ожирение;
- перенесённые эпизоды желтухи;
- семейный анамнез ЖКБ.

Хронический калькулёзный холецистит, может болезненно реагировать на пальпацию жёлчного пузыря при надавливании на глубоком вдохе. В медицине, такой приём определения признака заболевания жёлчного пузыря, называется симптомом Мерфи.
Установка правильного диагноза, способствует дальнейшему выбору методов терапевтического или хирургического воздействия. При заболеваниях брюшной полости, определяющим фактором, являются жалобы пациента и внешние характерные признаки болезни, которые помогают определить дальнейший алгоритм действий диагностирования. Всё начинается с лабораторного обследования на биохимический состав крови, кала и мочи. При ультразвуковом исследовании (УЗИ), можно определять наличие камнеобразования и состояние жёлчного пузыря. Более информативным способом диагностики состояния стенок жёлчного пузыря, является холеграфия. Этот метод рентгенологического обследования даёт чёткую картину воспалительных изменений. Однако следует учитывать, что при обострении, этот метод диагностики не применяется.
Усугубить, и без того не радостную хроническую патологию брюшной полости, может пристрастие к алкоголю. Нередко при диагностическом обследовании, наряду с общими симптомами, характерными для хронического холецистита, пациенты жалуются на боль в подложечной области и левом подреберье, которая отдаёт в спину. При более тщательном обследовании, гастроэнтерологи выявляют ещё одну клиническую проблему, это хронический холецистопанкреатит, который затрагивает воспалительные процессы в поджелудочной железе. Такая форма заболеваний органов брюшной полости, наиболее часто встречается у людей склонных к алкоголизму. Сухость и горечь во рту, опоясывающая боль, вздутие живота, тошнота, рвота, вот те самые признаки, которые проявляются при заболевании поджелудочной железы, панкреатите.
Лечение холецистита
Приоритетными направлениями при лечении острой и хронической формы холецистита, являются:
- Соблюдение диетических норм питания.
- Соблюдение постельного режима во время лечения.
- Комплексная терапия, включающая в себя курс лечения спазмолитиками, антибиотиками и желчегонными фармакологическими препаратами.
- Фитотерапия.
- Народная медицина.

Острый и хронический холецистит, панкреатит, требуют соблюдения строжайшей диеты. Во время обострения болезни, рекомендуется лечебное голодание. В течение 2-3 дней, следует прекратить приём любых продуктов питания. Определять сроки и давать рекомендации по выходу из лечебного голодания, может только лечащий врач-гастроэнтеролог. Медикаментозное лечение острой и хронической формы заболеваний жёлчного пузыря, направлено на устранение симптоматических признаков и нормализацию работы всего ЖКТ, желудочно-кишечного тракта. Для снятия болевых ощущений, применяются фармакологические препараты, обладающие обезболивающим и спазмолитическим действием: но-шпа, димедрол, баралгин, нитроглицерин и другие. Для подавления инфекционного поражения, используются антибиотики: ампициллин, эритромицин, рифампицин и др.
Народные методы лечения хронического холецистита
Лечение хронического холецистита в домашних условиях, с помощью народных средств, должно быть, направлено на подавление воспалительного процесса, разжижение желчи и ликвидацию инфекционных провокаторов в жёлчном пузыре. Все народные рецепты, в основе которых лежит сбор из лекарственных трав, обладают отличным комплексным действием, помогающим снять болевые ощущения и восстановить желчевыводящие пути. Травяной лекарственный сбор, не должен компенсировать медикаментозные способы лечения.

Народные рецепты:
- Одна столовая ложка кукурузных рылец и одна чайная ложка душицы, заваривается на 200 мл кипятка. После остывания, отвар процеживается. Принимать по 50 мл каждые три часа в течение дня. Курс лечения рассчитан на две недели.
- Прекрасным мочегонным и желчевыводящим средством, станет лекарственный сбор из травы полыни, берёзовых листьев, тысячелистника, плодов шиповника и можжевельника. Все ингредиенты лечебного средства, берутся по две столовые ложки, перемешиваются и заливаются 500 мл воды. Постоянно помешивая, следует довести эту массу до кипения. Настаивать в течение 1-1,5 часа, после чего, настойка процеживается. Принимать лекарство нужно за один час до еды по 100 мл три раза в день.
- Мята перечная, корень валерианы, трава полыни, зверобой – по 3 столовых ложки. Всё лекарственное сухое сырьё, должно быть, измельчено. Сбор заливается ½ литра кипящей воды. Настаивать отвар не более одного часа. Принимать целебную настойку нужно в два приёма утром и вечером. Курс лечения рассчитан на одну неделю.
- Взять по две части: пустырника, травы зверобоя, перечной мяты, бессмертника, и залить одним литром кипяченой воды. Такой отвар лучше настаивать в термосе в течение 10-12 часов. Принимать после процеживания по 100 мл каждые два часа. Курс лечения таким народным средством неограничен.
- Измельченные листья бессмертника, перечной мяты и сухих плодов шиповника залить кипятком. Пропорции: одна часть сырья на две части воды. Принимать ежедневно по 200 мл три раза в день в течение недели. Повторный курс лечения возобновляется после семидневного перерыва.

Рекомендация врача
Хорошей профилактикой воспаления любых органов брюшной полости, станет соблюдение диетических норм питания. Рекомендуется исключить все жирные и копчёные продукты, а также ограничить потребление соли и острых специй. Питание должно быть дробным, и проходить в 5-6 приёмов за день небольшими порциями. Категорически запрещается во время обострения употреблять любые спиртосодержащие напитки.
Следите за собой и будьте здоровы!
Горечь во рту, тошнота и тяжесть в правом подреберье – вопреки распространенному мнению, это признаки болезни не печени, а желчного пузыря. Что такое холецистит, и как лечить его в домашних условиях, расскажем в этой статье.
Хронический холецистит – большой притворщик. Не случайно УЗИ брюшной полости рекомендуется проводить при самых разных, порой не связанных на первый взгляд с проблемами желудочно-кишечного тракта, заболеваниях. Вот самые распространенные «маски» холецистита:
- кардиальная – боли за грудиной, перебои в работе сердца;
- тиреотоксическая – субфебрилитет, сердцебиение, эмоциональная лабильность;
- ревматическая – боли в суставах, боли в области сердца, метаболические изменения и преходящие нарушения проводимости легкой степени на ЭКГ;
- нейроцеребральная - головокружения, головные боли по типу мигрени, потливость, нарушение сна, раздражительность, депрессия и ипохондрия;
- желудочно-кишечная – тошнота, рвота, изжога, отрыжка, вздутие живота и нарушение стула;
- аллергическая – рецидивирующая крапивница и отек Квинке, поллиноз, реже удушье, повышение уровня эозинофилов в крови.
Почему возникает холецистит?
Холецистит - болезнь инфекционной природы. Микроорганизмы распространяются в желчный пузырь из очагов острой или хронической инфекции контактно, с крово- или лимфотоком.Холецистит – воспалительное заболевание. Инфекция проникает в желчный пузырь чаще всего из кишечника через желчные протоки, но может и из других очагов (тонзиллит, пародонтоз) с током крови и лимфы. А различные предрасполагающие факторы:
- ожирение,
- снижение кислотности желудочного сока,
- дискинезия желчевыводящих путей,
- дисбактериоз кишечника,
- запоры
способствуют развитию и хронизации болезни.
Как проявляется холецистит?
- Ведущий симптом холецистита – это, как правило, боль:
кратковременная интенсивная, появляющаяся при погрешностях в диете и стрессе, если преобладает спазм желчевыводящих путей;
тупая, ноющая постоянная, усиливающаяся при физических нагрузках, если преоблажает гипотония. - Часто беспокоит больных и диспепсия: горький вкус во рту, горькая отрыжка, тошнота и рвота, часто с примесью желчи, при погрешностях в диете.
- Нередки жалобы нейровегетативного и астено-невротического характера: потливость, утомляемость, нарушение сна, раздражительность и мнительность («желчный характер»).
- Лихорадка, изменения в анализах крови (повышение уровня лейкоцитов, СОЭ) – признак обострения заболевания.
Какие обследования назначают при подозрении на холецистит?
- УЗИ брюшной полости: будут видны деформации желчного пузыря, утолщение стенки, конкременты, если они есть, а также оценить состояние печени и поджелудочной железы, которые часто страдают при холецистите, но и сами могут вызывать симптомы, его напоминающие.
- Холецистохолангиография: рентгенологический метод, позволяющий оценить проходимость протоков и моторику желчного пузыря (спазм или гипотония).
- Анализ желчи с посевом – позволит выявить возбудителя инфекции и оценить его чувствительность к антибиотикам.
Как лечить холецистит?
Поскольку причина холецистита – инфекция, то при признаках её обострения (боли, повышение температуры, изменения в анализах крови), назначаются антибиотики, но это лучше доверить врачу, в идеале имеющему на руках результаты посева желчи.
А вот в домашних условиях можно и нужно лечиться такими средствами:
- Соблюдать диету. При обострении можно день-два вообще поголодать, но при этом пить некрепкий чай, соки или морсы, разведенные водой 1:1, или негазированную минеральную воду. Затем подключить супы-пюре и каши, затем нежирный творог, отварое мясо и паровую рыбу, а дней через 5-7 можно перейти на щядащую, но вполне физиологичную диету, исключающую жареные блюда, жирные продукты, типа гусятины или кремовых пирожных, копчености и пряные приправы (например, хрен или горчицу). Есть лучше часто, каждые 3 часа, но понемногу.
- При болях принимать спазмолитики. Это традиционная но-шпа (по 2 таблетки три раза в день, но не больше, почитайте побочные эффекты в аннотации и убедитесь, что это серьезный препарат и передозировка недопустима), папаверин (можно в свечах – многие отмечают, что эффект даже лучше, чем от таблеток), дюспаталин по 1 таблетке 2 раза, за 20 минут до еды.
- Выбор желчегонных препаратов зависит от моторики желчных путей.
Если преобладает застой (гипотония), значит нужны
- холекинетики: фламин, берберин, сорбит, ксилит и магния сульфат (магнезия).
- Отлично помогают в этом случае и тюбажи. Народные целители часто рекомендуют именно этот метод, называя его «чисткой печени». Утром натощак нужно выпить около стакана теплой минеральной воды без газа, в которой можно растворить столовую ложку сорбита, ксилита или магнезии. Затем нужно лечь на правый бок, на теплую грелку и оставаться в этом положении полтора-два часа. Тюбаж можно проводить раз в 3 дня, курс обычно 10 процедур. Но, если не исключена желчекаменная болезнь, эта процедура вполне способна спровоцировать закупорку камнем желчного протока, а это показание к немедленной операции. Особенно опасны камни диаметром около сантиметра – более мелкие могут выйти, более крупные не пройдут в протоки.
- Минеральные воды предпочтительны с высокой минерализацией (типа «Арзни» или «Ессентуки 17») – их пьют за полчаса-час до приема пищи, комнатной температуры.
- Желчегонные травы – бессмертник, кукурузные рыльца, зверобой можно заваривать и пить длительно, периодически (в осеннее-зимний период) подключая к ним адаптогены – родиолу, лимонник, элеутерококк, жень-шень, которые тоже способны повысить тонус желчного пузыря (и жизненный тонус в целом). Травы довольно горькие, но ложечка меда сделает напиток и вкуснее, и полезнее.
Если преобладает спастическая дискинезия, лучше использовать
- холеретики: содержащие желчь (аллохол, лиобил), растительного происхождения (холагол, олиметин), синтетические (никодин,оксафенамид).
- Минеральные воды (типа «Славяновской», «Смирновской», «Нарзана») относят к «гидрохолеретикам». Воду лучше пить подогретой, 5-6 раз в день до еды.
- Травы типа мяты, ромашки, а также пустырник и валерьяна помогают снять спазм и нормализовать отток желчи.
- Можно устраивать хвойные ванны – негорячие и не более 15 минут, 10-дневными курсами.
В целом можно сказать, что лечение холецистита дома занятие даже приятное – если думать о фиточае, вкусной минеральной воде или расслабляющих ваннах.
К какому врачу обратиться
Лечением холецистита занимается врач-гастроэнтеролог. При хронической форме заболевания полезно будет проконсультироваться у диетолога. Дополнительную помощь может оказать физиотерапевт.
Холецистит – это медицинское название воспаления желчного пузыря. Заболевание может протекать в острой или хронической форме. Это одна из самых распространенных болезней брюшной полости, по разным данным от нее страдает до 20% взрослого населения.
Важно! Вовремя определенные симптомы холецистита у взрослых приводят к быстрому и грамотному его лечению.
Что представляет собой болезнь
Желчный пузырь – это внутренний орган грушевидной формы, который накапливает желчь. Располагается желчный пузырь внизу правой части печени. Заболевания органа можно разделить на три стадии:
- Функциональные нарушения
- Воспалительный процесс
- Обменные нарушения
Холецистит относится ко второй группе и развивается он вследствие попадания в желчный пузырь инфекции из кишечника. При заболевании выделяемое в кишечник количество желчи уменьшается, поэтому переваривание и всасывание жиров затрудняется.
Острый холецистит встречается редко и возникает обычно при желчнокаменной болезни, когда конкремент перекрывает проток. Хронический холецистит может развиться после острого, он проявляется постепенно.
Калькулезный холецистит – это одно из проявлений желчнокаменной болезни, в гастроэнтерологии он носит название холелитиаз. Это хронический холецистит, который характеризуется наличием в желчном пузыре или желчном протоке конкрементов, то есть желчных камней. Таким образом, кроме признаков воспаления в просвете определяются камни. Заболевание диагностируется чаще всего после сорока лет, но его возникновение возможно даже у детей. Калькулезный холецистит чаще поражает женщин, чем мужчин.
Причины возникновения холецистита
Главная причина появления холецистита – это инфекционный фактор. Попадание в желчный пузырь инфекции может происходить тремя путями: через кровь, через лимфу, из кишечника восходящим способом. К первичным причинам можно отнести следующие:
Также есть предрасполагающие к появлению холецистита факторы, которые готовят благоприятную почву для появления воспаления желчного пузыря.
- Врожденные аномалии развития желчного пузыря
- Наследственность
- Изменение гормонального фона (беременность, нарушения менструального цикла, употребление оральных контрацептивов)
- Аллергические реакции
- Снижение иммунитета
- Малоподвижный образ жизни
- Переедание, неправильное питание, употребление в пищу большого количества жареного, острого и жирного
- Злоупотребление алкоголем
- Нарушение кровоснабжения желчного пузыря
- Изменение состава желчи
Часто хронический холецистит является осложнением других заболеваний. Например, воспаление желчного пузыря может возникнуть на фоне сахарного диабета. Часто холецистит выявляется и во время воспалительного процесса в других органах, например, при ангине, пневмонии и других тяжелых заболеваниях. Хронический холецистит развивается обычно на фоне желчнокаменной болезни, при панкреатите, гастрите, ожирении.
Симптомы холецистита
Главные признаки холецистита у взрослых – это боли в правом подреберье. Иногда ее трудно дислоцировать, так как болевые ощущения отдают в правую лопатку, правое плечо, шею или другую область спины. Может просто повыситься чувствительность правой части живота. Характер боли – тупой, ноющий, возникает обычно после приема тяжелой пищи и усиливается при глубоком вдохе.

Бескаменный холецистит имеет и другие симптомы:
- Вздутие живота
- Метеоризм
- Нарушение стула
- Тошнота
- Отрыжка
- Металлический привкус во рту
Может подняться температура, развиться бессонница.
При калькулёзном холецистите будут проявляться не только перечисленные выше симптомы, но и появятся резкие приступы острой боли с правой стороны живота.
Диагностика заболевания
При подозрении на холецистит следует обратиться за консультацией к терапевту и гастроэнтерологу. Они дадут направления на лабораторные анализы, инструментальные обследования, а также при необходимости порекомендуют посещение хирурга, кардиолога, гинеколога, психотерапевта.
Для диагностики холецистита желчного пузыря придется сделать общий, биохимический и анализ крови на сахар, общий анализ мочи, сдать кал на эластазу и яйца глистов, кровь на гельминтов, исследовать желчь. Однако все результаты анализов могут лишь косвенно подтвердить предположение о холецистите. Для постановки диагноза необходимы точные инструментальные обследования:
- Ультразвуковая диагностика органов брюшной полости позволит определить толщину стенок желчного пузыря, что важно при диагностике.
- Зондирование проводится после УЗИ, когда исключено наличие камней в желчном пузыре. При этом производится микроскопия и посев желчи, что позволяет определить наличие воспаления и бактериальной флоры.
- Рентген брюшной полости позволит выявить некоторые виды конкрементов.
- Фиброэзофагогастродуоденоскопия (ФЭГДС).
После проведения исследований и получения результата анализов врач ставит диагноз, определяя стадию развития заболевания (хронический или острый холецистит), а также наличие конкрементов (бескалькулезный или калькулезный холецистит).
Лечение
Лечение холецистита у взрослых зависит от симптомов и признаков заболевания. Обычно врач назначает следующую схему лечения:
Бескаменный холецистит хорошо лечится народными средствами. Отдельные травы и сборы помогают ослабить неприятные ощущения и снизить болевой синдром. К основным рецептам народной медицины относится приготовление отваров и настоев бессмертника, пижмы, мяты перечной, шиповника, кукурузных рыльцев. Кроме того, есть специальные лекарственные препараты, созданные на основе этих трав.

Часто бескаменный холецистит желчного пузыря сопровождается вегетососудистой дистонией. Тогда врач назначает седативные препараты на основе пустырника или валерианы.
Во время обострения холецистита больной лечится в стационаре. Кроме приема назначенных препаратов показан постельный режим, психоэмоциональный покой. После снятия симптомов острого холецистита, больного переводят на общий режим.
Лечебное питание, режим
Главное условие нормальное самочувствия – это диета при холецистите, стол №5.
Совет! Придерживаться такого режима следует в течение всей жизни, если заболевание перешло в хроническую форму. Если соблюдать режим питания при холецистите, то обострения случаются крайне редко.
Стол №5 исключает тяжелую пищу. Меню и диета при холецистите включают следующие блюда:
- Супы: овощные, фруктовые, молочные.
- Мясо: нежирные сорта говядины, индейка, кролик, курица. Мясо можно отваривать, готовить паровые фрикадельки и котлеты.
- Рыба: речная и морская, нежирные сорта. Рыбу можно запекать или варить, перед употреблением снять с нее корочку.
- Овощи: отварные и запеченные, сырые нежелательно.
- Фрукты и ягоды: некислые.
- Молочные продукты: молоко пониженной жирности, простокваша, йогурт, кефир, творог.
- Каши: манная, рисовая, овсянка, гречка. В каше можно добавить нежирное молоко.
- Мучное: вчерашний хлеб, сухари, сухое печенье.
- Сладости: мед, джем, мармелад в ограниченном количестве.
Диета при холецистите у взрослых предполагает также соблюдение режима питания: не стоит торопиться во время приема пищи, есть нужно маленькими порциями не менее пяти раз в день. Категорически запрещено голодать и не есть долгое время, иначе можно спровоцировать приступ холецистита. Последний прием пищи – за два часа до сна. При переедании или просто увеличении обычной порции возникает спазм, сопровождающийся болями.
Правильное питание при холецистите поможет увеличить отток желчи и способно исключить обострение холецистита. Способствуют этому продукты, богатые пищевыми волокнами – это овощи, фрукты, отруби. Также благоприятно сказывается на состоянии больного употребление продуктов, богатых магнием: гречки, овсянки, сухофруктов. Важны для организма растительные масла, их ни в коем случае нельзя исключать из рациона. Также помогают справиться с симптомами любые кисломолочные напитки и творог. Обязательно следует включать эти продукты в рацион при хроническом холецистите.
Запрещенные продукты
Спровоцировать приступ холецистита могут продукты, в которых содержится много жиров животного происхождения. Это жирные сорта мяса: свинина, баранина, утка, любые жареные блюда, жирная морская рыба, майонез и другие жирные соусы, выпечка с кремом и другие продукты. Вредны при холецистите грибы, все бобовые, зелень: лук, щавель, шпинат, сырой чеснок и репчатый лук. Питание при холецистите исключает газированные напитки, крепкий кофе, алкоголь.
Питание при остром холецистите
Острая стадия предполагает еще более строгую диету при холецистите. При обнаружении болезни первые два дня вводится режим голодания, то есть можно употреблять только теплые напитки: чай, неконцентрированный сок, вода. Съесть можно только несколько сухариков. Постепенно стол расширяется, сначала вводятся протертые каши и супы, далее паровое мясо и рыба. В период обострения дважды в неделю следует проводить разгрузочные дни на твороге или рисе.
Осложнения
- Холецистит опасен своими осложнениями.
- Перихолецистит. Самый неприятный симптом этого заболевания – сильные и интенсивные боли, которые локализуются во всей правой части живота. Это происходит из-за того, что в воспалительный процесс вовлекаются все стенки желчного пузыря.
- Холангит. Воспаление с органа перекидывается на желчные протоки. Опасность заболевания в высокой температуре до 40 градусов, постоянной рвоте и сильных болях.
- Реактивный гепатит. При бескаменном холецистите в воспалительный процесс может включиться печень, она увеличивается, болевой синдром распространяется не только на желчный пузырь, но и на область локализации печени.
- Дуоденит. Диагностируется, если к признакам холецистита добавляется боль в верхней части живота.
Некоторые осложнения смертельно опасны, так что при первых признаках холецистита следует обратиться к терапевту и гастроэнтерологу для диагностики заболевания и лечения холецистита.

Важно! При остром приступе холецистита следует вызвать скорую.
Профилактика
Профилактические действия по возникновению холецистита включаются в себя три составляющих:
- Правильное питание
- Исключение алкоголя
- Подвижный образ жизни
Если имеется предрасположенность к заболеванию, то следует исключить из ежедневного рациона жирные и жареные блюда, освоить дробное питание, не употреблять алкоголь и газированные напитки. Занятия спортом помогут нормализовать массу тела.
Совет! При наличии хронических инфекционных заболеваний следует вовремя начинать их лечение хотя бы народными средствами, не допуская острой стадии.