Острый бронхит у взрослых: симптомы и лечение медикаментами и в домашних условиях. Острый бронхит – правильная диагностика и самое эффективное лечение.
Самым распространенным заболеванием органов дыхания является бронхит- воспаление дыхательного аппарата. Различают острый бронхит и хронический. Острый, как правило, является осложнением после гриппа, простуды и других воспалительных инфекций.
Может быть вызван генетическим фактором, неблагоприятной экологической обстановкой, курением. К хроническим относятся и профессиональные факторы, а именно: работа с летучими агрессивными веществами, характерная для угольной, цементной, древесной промышленности, в гальванических цехах, а также газо- и электросварка.
Как правило,острый бронхит является следствием перенесенных простудных заболеваний и характерен скоротечным началом и завершением без осложнений. Хронический же, особенно распространенный среди курильщиков, характеризуется долгим течением с периодическими обострениями. По решению ВОЗ, хроническим бронхитом принято называть заболевание, сопровождаемое кашлем с выделением слизистой мокроты, продолжающееся более трех месяцев в году, в течение 2-х лет.
Острый бронхит: симптомы
Первыми признаками заболевания может служить общее недомогание, насморк, боль в горле, мышцах и суставах, снижение работоспособности, ухудшение сна и Температура тела может немного подняться (редко - до 38°С) или оставаться нормальной. На втором этапе, через 3-4 дня, появляется одышка, вначале сухой, а через время - с выделениями мокроты.
Главный симптом острого бронхита - изнурительный сухой кашель с трудноотделяемой мокротой, после которого чувствуется саднение и даже боль за грудиной, возникающая из-за перенапряжения межреберных мышц.
По мере того, как воспалительный процесс распространяется вглубь бронхов, захватывая более глубокие слои его стенок, кашель постепенно стихает, но появляется обильная гнойная или слизисто-гнойная мокрота. В это время присутствуют общие для воспалительных заболеваний симптомы: общее недомогание, озноб, лихорадка, головная боль, чувство жара и др.
Начало выздоровления больной может заметить сам: мокрота становится менее вязкой и ему становится легче ее откашливать. К концу недели, в большинстве случаев, основные симптомы болезни исчезают, а еще через неделю может наступить полное выздоровление.
Как лечить острый бронхит?
Важно знать, что острый бронхит вполне может дать осложнения, поэтому необходимо произвести обследование, для чего следует вовремя обратиться к врачу. Лечение должно быть комплексным, что означает следующее: наряду с приемом назначенных врачом препаратов, следует соблюдать постельный режим, не курить (курильщикам, конечно), увлажнять в помещении воздух, пить побольше теплой негазированной воды или отвары из потогонных сборов бузина черная, малина и др.). Особое внимание надо обратить на рацион питания - пища должна быть легкоусвояемой и богатой витаминами.
Кроме антибиотиков и противовирусных препаратов, предусматривает применение следующих групп препаратов:
- жаропонижающих;
- отхаркивающих;
- противокашлевых.
Жаропонижающие препараты (парацетамол, антигриппин, колдрекс) следует использовать при температуре, превышающей значение 38С.
Отхаркивающие препараты, такие, как бромгексин, ацетилцистеин, амброксол, делают мокроту более жидкой, что помогает ее выводу из бронхов.
Противокашлевые препараты (либексин, бронхолитин) следует использовать лишь при мучительном кашле, так как они препятствуют свободному выведению мокроты, тем самым увеличивая длительность течения заболевания.
Острый бронхит можно лечить и народными средствами, сочетая их с традиционными. В начале заболевания следует предпочесть обильное питье (молоко с медом, или лимоном, негазированную минеральную воду), оказывающее потогонное действие, а в дальнейшем - применение сборов, оказывающих отхаркивающее действие. Такой сбор, состоящий из цветков ромашки аптечной, листьев эвкалипта прутьевидного, мяты перечной, почек сосны обыкновенной и шалфея лекарственного, смешивают в равных частях и настаивают. Настой принимают 3-4 раза в день по пол стакана.
Помните! Только своевременно оказанная профессиональная помощь может стать гарантией быстрого выздоровления
Доброго времени суток, уважаемые посетители проекта «Добро ЕСТЬ! », раздела « »!
В сегодняшней статье мы с вами узнаем все подробности о таком заболевании, как — бронхит . Итак, информации много, поэтому без лишних слов, перейдем к сути статьи...
Бронхит (лат. Bronchitis ) - заболевание дыхательной системы, при котором в воспалительный процесс вовлекаются бронхи, т.е. это воспаление слизистой оболочки стенок бронхов. Бронхи, в свою очередь, представляют собой разветвленную сеть трубок разного диаметра, проводящих вдыхаемый воздух из гортани в легкие. При бронхите нарушается циркуляция воздуха к легким и из них, вследствие отека бронхов и большому отделению слизи.
Бронхит входит в десятку самых распространенных причин обращения за медицинской помощью по всему миру.
МКБ-10:
J20 — J21.
МКБ-9:
466.
MeSH:
D001991.
Виды бронхита
«Международная классификация болезней» включает две формы бронхита – «острая» и «хроническая», но среди специалистов существует также еще одна форма — «обструктивный» бронхит.
Острый бронхит - острое диффузное воспаление слизистой оболочки трахеобронхиального дерева, характеризующееся увеличением объёма бронхиальной секреции с кашлем и отделением мокроты.
Хронический бронхит - диффузное прогрессирующее поражение бронхиального дерева с перестройкой секреторного аппарата слизистой оболочки с развитием воспалительного процесса, сопровождающегося гиперсекрецией мокроты, нарушением очистительной и защитной функции бронхов.

Обструктивный бронхит – форма бронхита, когда из-за отека слизистой оболочки развивается закупорка бронхов.
Главным признаком бронхита, причем как острой, так и хронической формы является кашель .
Симптомы острого бронхита
При остром вирусном бронхите (например, во время ) в первый дни болезни кашель сухой, навязчивый. Такой кашель часто может быть причиной беспокойного сна, или рвоты у детей. В последующие дни кашель становится влажным – начинает выделяться мокрота (бело-зеленоватого цвета), что свидетельствует о присоединении бактериальной инфекции. Влажный кашель не такой мучительный, как сухой и в большинстве случаев приносит больным облегчение. Выделяемая при откашливании неокрашенная или имеющая белый оттенок слизь не является признаком бактериальной инфекции.
Важно помнить, что кашель - это одна из самых важных защитных функций организма. Его роль заключается в очищении дыхательных путей. Однако полезен только влажный, продуктивный кашель, при котором жидкая мокрота легко удаляется.
Кашель при остром бронхите может продлиться 1-2 недели или несколько больше. В случае если кашель не прошел и через три недели, это свидетельствует о снижении восстановительных способностей организма и высоком риске перехода бронхита в хроническую форму.
Важно! В норме бронхами производится около 30 граммов слизистого секрета ежедневно.
Следующим симптомом острого бронхита является небольшое повышение температуры. В среднетяжелых и тяжелых формах, если сопутствует или другое ОРЗ, температура тела также может достигать и .
Довольно часто острый бронхит может возникать как независимое ОРЗ бактериальной природы. При этом болезнь (острый бронхит) сопровождается небольшим , влажным кашлем, разбитостью. Многие больные (особенно взрослые) могут перенести болезнь, как говорится «на ногах» приписывая кашель и температуру обычной .
Обычно течение острого бронхита (особенно при адекватном лечении) благоприятное. Однако в некоторых случаях острый бронхит может быть причиной таких осложнений как , бронхиолит и другие заболевания дыхательной системы.
Симптомы хронического бронхита
О хроническом бронхите принято говорить в том случае, когда у больного наблюдается хронический кашель (более 3-х месяцев в год) в течение 2-х или более лет. Таким образом, основным симптомом хронического бронхита является хронический кашель.
Кашель при хроническом бронхите глухой, глубокий, усиливается в утренние часы, также в по утрам наблюдается обильное выделение мокроты с кашлем – это может быть признаком одного из осложнений хронического бронхита – бронхоэктазов.
Температура при хроническом бронхите поднимается редко и незначительно.
Для хронического бронхита характерно чередование периодов обострения и ремиссии. Обострения хронического бронхита обычно связаны с эпизодами , ОРЗ, часто появляются в холодный период года.
Симптомы обструктивного бронхита
Другим частым симптомом бронхита является прогрессирующая одышка. Возникновение одышки связано с постепенной деформацией и обструкцией (закупоркой) бронхов. На начальных этапах хронического бронхита обструкция бронхов обратима – после лечения и выделения слизи дыхание восстанавливается. На поздних стадиях развития хронического бронхита (обычно без всякого лечения) обструкция бронхов становится необратимой из-за деформации и сужения стенок бронхов. При хроническом обструктивном бронхите больные жалуются на одышку, которая появляется во время физических усилий.
Итак, подытожим все возможные симптомы бронхита:
Причины бронхита
С помощью методов функциональной диагностики (оценка величины легочных объемов, проходимости бронхов, газообмена) определяется степень снижения легочных функций. Иногда уточнение диагноза требует проведения бронхоскопии и использования других методов.
Лабораторные исследования
Антибиотики и сульфаниламиды показаны при присоединении .
Лечение хронического бронхита
В фазе обострения хронического бронхита терапия должна быть направлена на ликвидацию воспалительного процесса в бронхах, улучшение бронхиальной проходимости, восстановление нарушенной общей и местной иммунологической реактивности.
Назначают антибиотики и сульфаниламиды курсами, достаточными для подавления активности инфекции. Длительность антибактериальной терапии индивидуальна. Антибиотик подбирают с учетом чувствительности микрофлоры мокроты (бронхиального секрета), назначают внутрь или парентерально, иногда сочетают с внутритрахеальным введением.
Показаны ингаляция фитонцидов чеснока или лука (сок чеснока и лука готовят перед ингаляцией, смешивают с 0,25% раствором новокаина или изотоническим раствором натрия хлорида в пропорции 1 часть сока на 3 части растворителя). Ингаляции проводят 2 раза в день; на курс 20 ингаляций.
Одновременно с терапией активной инфекции бронхов проводят консервативную санацию очагов назофарингеальной инфекции.
Лечение обструктивного бронхита
Так как в развитии и прогрессировании хронического обструктивного бронхита основную роль играет сужение бронхов, то для постоянного лечения заболевания применяют в основном препараты, расширяющие бронхи.
Идеальный бронхорасширяющий препарат для лечения хронического обструктивного бронхита должен отвечать следующим требованиям:
— высокая эффективность;
— минимальное число и выраженность побочных реакций;
— сохранение эффективности несмотря на длительное применение.
Этим требованиям на сегодняшний день более всего отвечают ингаляционные холинолитики. Они обладают действием в основном на крупные бронхи. Препараты этой группы характеризуются выраженным бронхорасширяющим действием и минимальным количеством побочных эффектов. К ней относятся «Атровент», «Тровентол», «Трувент».
Эти препараты не вызывают тремора (дрожи), не оказывают воздействия на сердечно-сосудистую систему. Начинают лечение атровентом обычно с 2-х ингаляций 4 раза в сутки. Уменьшение бронхиальной обструкции и, следовательно, улучшение самочувствия наступает не ранее 7-10-го дня после начала терапии. Возможно увеличение дозы препарата до 16-24 вдохов в сутки. Препараты этой группы используются для базисной длительной бронхорасширяющей терапии. Предпочтительно использовать дозированный ингалятор со спейсером.
Лекарственные средства против бронхита
- Средства, стимулирующие отхаркивание
К ним относят препараты термопсиса, истода, алтея, солодки, мать-и-мачехи. При приеме внутрь препараты этой группы оказывают умеренное раздражающее действие на рецепторы желудка, что рефлекторно усиливает секрецию слюнных желез и слизистых желез бронхов. Действие этих препаратов непродолжительно, поэтому необходимы частые приемы малых доз (каждые 2 — 4 часа). Из отхаркивающих средств назначают обильное щелочное питье, настои и отвары алтея, термопсиса — до 10 раз в день. Отхаркивающие средства применяют как в период обострения заболевания, так и в период ремиссии.
Препараты резорбтивного действия: йодид натрия и калия, гидрокарбонат натрия и другие солевые препараты. Они увеличивают бронхиальную секрецию, вызывают разжижение бронхиального секрета и тем самым облегчают отхаркивание.
- Муколитические препараты
«Амбробене» (амброксол). Таблетки по 30 мг 20 штук в упаковке. Капсулы ретард по 75 мг по 10 и 20 штук в упаковке. Раствор для перорального применения по 40 и 100 мл во флаконах. Сироп 100 мл во флаконах. Обычная суточная доза препарата в таблетках — 60 мг. Принимают по 1 таблетке 2 — 3 раза в день с пищей, запивая небольшим количеством жидкости. Капсулы продленного действия (капсулы ретард) назначают по 1 штуке утром. Раствор в течение первых 2 — 3 дней прописывают по 4 мл 3 раза в сутки, а затем по 2 мл 3 раза в сутки. Препарат в виде сиропа рекомендуют взрослым в первые 2 — 3 дня по 10 мл 3 раза в день, а затем по 5 мл 3 раза в день.
«Бромгексин». Таблетки и драже по 8, 12, 16 мг. Микстура во флаконе. Сироп. Раствор для перорального применения. Взрослым назначают по 8 — 16 мг 4 раза в день.
«Бисольвон». Таблетки по 8 мг 100 штук в упаковке. Раствор для перорального применения. Эликсир. Назначают по 8 — 16 мг 4 раза в день.
«Лазолван». Таблетки по 30 мг 50 штук в упаковке. Сироп по 100 мл во флаконах. Назначают по 30 мг 2 — 3 раза в день.
- Комбинированные препараты
«Доктор МОМ, бронхолитин, бронхикум и т. д.
- Средства, расширяющие бронхи
«Атровент», «Тровентол», «Трувент».
- Другие средства, рекомендованные при лечении хронического обструктивного бронхита
Ингаляционные В-2-Агонисты короткого действия
Эта группа препаратов также оказывает бронхорасширяющее действие. Эти препараты при хроническом обструктивном бронхите менее эффективны, чем холинолитики. Препараты этой группы рекомендуется использовать не более 3 — 4 раз в день или в качестве профилактики перед физической нагрузкой. Комбинированное применение ингаляционных бетта-2-агонистов короткого действия у больных хроническим обструктивным бронхитом более эффективно, чем терапия бронхорасширяющими препаратами одной группы.
Важно! Необходима осторожность в применении препаратов группы бетта-2-агонистов пожилым людям, особенно при наличии сердечно-сосудистых заболеваний.
Побочные эффекты препаратов «В-2-Агонисты»: возможна дрожь кистей рук, внутренняя дрожь, напряженность, сердцебиение, .
Наиболее распространенными препаратами этой группы являются следующие:
«Беротек» (фенотерол). Дозированный аэрозоль для ингаляций. 300 ингаляционных доз по 200 мкг.
«Беротек-100» (фенотерол). (Берингер Ингельхайм, Германия). Дозированный аэрозоль, содержащий более низкую дозу препарата, — 100 мкг.
«Сальбутамол». Дозированный аэрозоль по 100 мкг в одной дозе.
«Вентолин» (сальбутамол). Аэрозольный ингалятор по 100 мкг в одной дозе.
Существует препарат, представляющий собой комбинацию препаратов этих двух групп.
«Беродуал» (20 мкг ипратропиума бромида + 50 мкг фенотерола). Два бронхорасширяющих препарата, содержащихся в беродуале, обладают в комбинации более сильным эффектом, чем каждый из них в отдельности. В случае неэффективности комбинированного лечения ингаляционными холинолитиками и бетта-2-агонистами короткого действия врач может порекомендовать вам препараты еще одной группы.
- Группа метилксантинов
Основным представителем группы метилксантинов является теофиллин. Он оказывает более слабое бронхорасширяющее действие по сравнению с ингаляционными холинолитиками и бета-2-агонистами.
Однако, кроме бронхорасширяющего действия, препараты этой группы обладают рядом других свойств:
— предотвращают или уменьшают утомление дыхательной мускулатуры;
— активизируют двигательную способность реснитчатого эпителия;
— стимулируют дыхание.
Побочные эффекты препаратов группы метилксантинов: раздражение слизистой оболочки желудка, боль в эпигастральной области, возбуждение, беспокойство, дрожь, учащенное сердцебиение, снижение артериального давления.
- Группа теофиллина
Из препаратов группы теофиллина наибольший интерес представляют его продленные формы. Существует большое число предлагаемых препаратов этой группы. Назначаются они врачом. Доза и схема лечения зависят от степени тяжести заболевания и некоторых других индивидуальных факторов.
Препараты I поколения (принимаются 2 раза в день):
«Теотард». Капсулы-ретард по 0,1, 0,2, 0,3 г. 20, 60 и 100 штук в упаковке.
«Теопек». Таблетки по 0,3 г. 50 штук в упаковке.
«Ретафил». Таблетки по 0,2 и 0,3 г. 100 штук в упаковке.
«Слоу-филлин». Таблетки по 0,1 и 0,2 г. 100 штук в упаковке.
«Дурофиллин». Капсулы по 0,125 и 0,25 г. 40 штук в упаковке.
Препараты II поколения (принимаются 1 раз в день).
«Эуфилонг». Капсулы-ретард по 0,375 и 0,25 г. 20, 50, 100 штук в упаковке.
- Группа глюкокортикостероидов
Еще одной группой препаратов, которую можно посоветовать принимать в качестве базисной терапии, являются глюкокортикостероиды. При хроническом обструктивном бронхите их назначают в тех случаях, когда обструкция дыхательных путей остается тяжелой и обусловливает потерю трудоспособности несмотря на прекращение курения и оптимальную бронхорасширяющую терапию. Эти препараты врач обычно назначает в таблетированном виде на фоне продолжающейся терапии бронхорасширяющими средствами. Наиболее распространенным из этой группы является препарат — «Преднизолон».
- В завершение о медицинских препаратах лечения бронхита...
Все вышеперечисленные препараты относятся к средствам базисной терапии, то есть при назначении их следует принимать регулярно в течение длительного времени. Только в этом случае можно рассчитывать на успех терапии. Хотим еще раз подчеркнуть необходимость прекращения курения как одного из факторов, значительно утяжеляющих состояние и ускоряющих прогрессирование заболевания.
При хроническом бронхите используются методы повышения неспецифической резистентности организма. С этой целью применяют адаптогены:
— экстракт элеутерококка по 40 капель 3 раза в день;
— настойку женьшеня по 30 капель 3 раза в день;
— настойку аралии;
— настойку родиолы розовой;
— настойку пантокрина в тех же дозах;
— сапарала по 0,05 г 3 раза в день.
Действие этих препаратов многогранно: они положительно влияют на работу иммунной системы, обменные процессы, повышают устойчивость организма к неблагоприятным воздействиям внешней среды и влияниям инфекционных факторов.
Народные средства лечения острого бронхита
Гоголь-Моголь. Яичные желтки взбить с сахаром и ромом. Принимать натощак.
Ломтики редьки. Тонкими ломтиками нарезать 8 штук редьки, посыпать сахаром. Через 6 – 8 часов появится сок, который необходимо употреблять по чайной ложке каждый час. Кашель проходит на 3-4 дня.
Цветки календулы. 2 столовые ложки цветков календулы залить стаканом кипятка и подержать на водяной бане 15 минут. Принимать по 1-2 столовые ложки 3 раза в день за 15 минут до еды.
Народные средства лечения хронического бронхита
Апельсиновый сироп. Промойте в воде 1-2 свежих апельсина, разрежьте на мелкие кусочки, поместите в сосуд и пересыпьте солодовым сахаром, чтобы апельсины пустили сок. Добавьте 1 стакан воды и варите на медленном огне около 1 часа до образования густого сиропа. Ежедневно утром и вечером после еды принимайте по 1 ст.л. сиропа.
Отвар мандариновых корок принимать по 2 — 3 ст. л. 3 раза в день до еды.
Сок черной смородины с медом. Отжать сок черной смородины, растворить в нем мед по вкусу и пить по ½ стакана 3 раза в день при сильном кашле.
Смешать в стакане по 100 мл сока редьки, моркови и 1 столовую ложку меда. Размешивать до растворения меда.Принимать по 1 столовой ложке каждый час.
Отвар из абрикосовых косточек. Съедая абрикосы, не выбрасывайте косточки, так как они – хорошее средство от хронического бронхита. Извлеките из них ядрышки, 20 г их залейте в эмалированной посуде стаканом кипятка, доведите до кипения и проварите 5 минут на слабом огне. Снимите с плиты, через 2 часа процедите и пейте по ¼ стакана отвара 3-4 раза в день, а сами ядрышки съешьте.
Чеснок. 1 головку чеснока и 10 мелко нарезанных луковиц варить в молоке до мягкости. Добавить 1 ч. л. сока мяты и 1 ст. л. . Принимать каждый час в течение дня по 1 ст. л.
Бальзам. Измельчить 500 г репчатого лука, добавить 400 г сахара, 50 г меда, 1 л воды, перемешать и варить 3 ч на медленном огне. Остудить, процедить и перелить в бутылку. Принимать бальзам по 1 столовой ложке 4-6 раз в день. Хранить в холодильнике.
Мед с оливковым маслом. Смешать в равных пропорциях мед и теплое оливковое масло. Давать детям младшего возраста при кашле по 1 чайной ложке 3-4 раза в день. Средство эффективно и при лечении коклюша.
Сок редьки и моркови с медом. Смешать в стакане по 100 мл сока редьки, моркови и 1 столовую ложку меда; размешивать до растворения меда.Принимать по 1 столовой ложке каждый час.
Мед с соком подорожника. Смешать 500 г меда с 0,5 л сока подорожника и варить на слабом огне 20 мин. После охлаждения смесь готова к употреблению. В теплом виде смесь принимать по 1 столовой ложке за 20-30 мин. до еды 3 раза в день как отхаркивающее и смягчающее средство при острых, хронических бронхитах и при коклюше. Принимают также в указанной дозе - при заболеваниях желудка.
Редька черная с медом. Крупную черную редьку хорошо вымыть, срезать верхнюю часть и сделать такое углубление, чтобы в нем поместились 2 столовые ложки жидкого меда. Редьку поставить в вертикальном положении в какую-либо посуду, накрыть плотной бумагой и оставить на 3-4 ч. Образовавшуюся смесь сока редьки с медом принимать при кашле взрослым по 1 столовой ложке, а детям по 1 чайной ложке 3-4 раза в день за 20-30 мин. до еды (последний прием - предпочтительнее перед сном).
Отвар корня девясила из 20 г на 200 мл воды, принимается по 1 — 2 ст. л. 6 раз в день.
Настой мать-и-мачехи с медом. Столовую ложку сухих измельченных листьев мать-и-мачехи залить стаканом кипящей воды в небольшой эмалированной кастрюле, закрыть крышкой и выдержать 15 мин. на кипящей водяной бане. Затем настой оставить для охлаждения при комнатной температуре на 30-60 мин. и процедить. Пить по 1/3 стакана 2-3 раза в день как мягчительное, отхаркивающее, противовоспалительное, противомикробное и потогонное средство при ларингите, трахеите, остром и хроническом бронхите, бронхоэктазах, гриппе.
Отвар листьев мать-и-мачехи из 10 г на 200 мл воды, принимается по 1 ст. л. через 2--3 часа.
Калина с медом. Промыть 100 г ягод , залить 200 г меда и варить на слабом огне 5 мин. Охладить при комнатной температуре. Принимать по 2 столовые ложки смеси, запивая теплой водой, 4-5 раз в день как отхаркивающее, противовоспалительное и успокаивающее кашель средство при трахеите, бронхите и т.п.
Корень алтея
в виде настоя из 8 г на 200 мл воды по 1 — 2 ст. л. 5 — 6 раз в день. Входит в состав грудного сбора № 1 (корень алтея, мать-и-мачеха, трава душицы).
1 ст. л. сбора заливают 1 стаканом кипятка, настаивают в течение 30 минут, принимают по ¼ стакана 6 раз в день.
Лук репчатый с медом. Измельчить 500 г очищенного репчатого лука, добавить 50 г меда, 40 г сахара и варить на слабом огне в 1 л воды 3 ч. Дать остыть, перелить в бутылки из темного стекла, закупорить и поставить в холодильник. Принимать смесь в теплом виде по 1 столовой ложке 4-6 раз в день при сильном кашле, остром и хроническом бронхите.
Настой травы термопсиса из 0,6 — 1 г на 200 мл воды, принимается по 1 ст. л. через 2 часа 6 раз в день.
Отвар корня истода из 20 г на 200 мл воды, принимается по 1 ст. л. 5 — 6 раз в день.
Настой корня синюхи из 6 — 8 г на 200 мл воды, принимается по 3 — 5 ст. л. в день после еды.
Корень солодки применяется в виде настоя из 6 г на 200 мл воды по 1 ст. л. 6 раз в день. Входит в состав грудного сбора № 2 (заваривается 1 ст. л. на 1 стакан кипятка, настаивается в течение 30 минут, принимается по ¼ стакана 4 раза в день). Входит в состав грудного эликсира.
Настой листьев подорожника из 10 г на 200 мл воды, принимается по 2 ст. л. 6 раз в день.
Настой травы ипекакуаны из 0,6 г на 200 мл воды, принимается по 1 ст. л. каждые 2 часа 6 раз в день.
Аэрозольные ингаляции 30-50% водным раствором меда. В домашних условиях для ингаляций лучше использовать чайник, залитый водой на ¼-1/5 часть. Воду довести до кипения, прекратить нагрев и добавить 1 столовую ложку меда. Вдыхать пары через резиновую трубку, надетую на носик чайника. Продолжительность ингаляции 20 мин. Процедуру выполнять 2 раза в день. Курс лечения 20-30 дней.
Спелеотерапия
Микроклимат соляных копей и пещер, расположенных под землей:
— пос. Солотвино в Закарпатье (Украина);
— г. Соледар, Донецкой области (Украина);
— г. Березники, Пермской области (Россия);
— пещера «Белая» в г. Цхалтубо (Грузия).
Пребывание в этих, и подобных им соляных пещерах положительно влияет на состояние пациентов. Эффект спелеотерапии связан с особой чистотой воздуха соляных пещер, отсутствием в нем бактерий, аллергенов, промышленных загрязнений. При этом урежаются или исчезают приступы удушья, нормализуются показатели иммунитета, облегчается отхождение мокроты.
Полезны закаливающие процедуры, дыхательная гимнастика, а также некоторые методы физиотерапии: вибромассаж грудной клетки, электрофорез аскорбиновой кислоты и др.
Систематическое противорецидивное лечение позволяет существенно сократить число обострений. В терапии хронического обструктивного бронхита важное место занимает тренировка дыхательной мускулатуры — лечебная дыхательная гимнастика. Существуют различные упражнения, предлагаемые больным хроническим обструктивным бронхитом. Они направлены на лечение утомления и напряжения дыхательных мышц, в том числе и диафрагмы. Также существуют специальные упражнения, направленные на улучшение отхождения мокроты. Это так называемые дренажные упражнения.
При длительной обструкции дыхательных путей повышение напряжения всех дыхательных мышц становится хроническим. Лечение утомления дыхательных мышц, в том числе и диафрагмы, является важным наряду с использованием медикаментозных препаратов для лечения хронического бронхита. Широко используются различные тренировки, обеспечивающие нормальный режим работы мышц.
Лечебная физкультура, направленная на уменьшение мышечного тонуса и улучшение бронхиальной проходимости, дает наилучший эффект при бронхиальной обструкции.
Дыхательная гимнастика
Наиболее простым, но очень важным упражнением является тренировка дыхания с помощью создания положительного давления в конце выдоха. Осуществить эти упражнения просто. Можно использовать негофрированные шланги различной длины, через которые дышит больной, и создать установки водяного затвора (банка, наполненная водой). После достаточно глубокого вдоха следует как можно медленнее выдыхать через шланг в банку, наполненную водой.
Для улучшения дренажной функции используются специальные дренажные положения и упражнения с форсированным удлиненным выдохом.
Позиционный (постуральный) дренаж — это использование определенного положения тела для лучшего отхождения мокроты. Позиционный дренаж выполняется у больных хроническим бронхитом (особенно при гнойных формах) при снижении кашлевого рефлекса или слишком вязкой мокроте. Он также рекомендуется после эндотрахеальных вливаний или введения отхаркивающих средств в виде аэрозоля.
Его выполняют 2 раза в день (утром и вечером, но можно и чаще) после предварительного приема бронхорасширяющих и отхаркивающих средств (обычно настоя термопсиса, мать-и-мачехи, багульника, подорожника), а также горячего липового чая. Через 20 — 30 минут после этого больной поочередно занимает положения, способствующие максимальному опорожнению от мокроты определенных сегментов легких под действием силы тяжести и «стеканию» мокроты к кашлевым рефлексогенным зонам.
В каждом положении больной выполняет вначале 4 — 5 глубоких медленных дыхательных движений, вдыхая воздух через нос, а выдыхая через сжатые губы. Затем после медленного глубокого вдоха производит 3 — 4-кратное неглубокое покашливание 4 — 5 раз. Хороший результат достигается при сочетание дренажных положений с различными методами вибрации грудной клетки над дренируемыми сегментами или ее компрессии руками на выдохе, массажем, проделанным достаточно энергично.
Постуральный дренаж противопоказан при кровохарканье, пневмотораксе и возникновении во время процедуры значительной одышки или приступа удушья.
Массаж
Массаж входит в комплексную терапию хронического бронхита. Он способствует отхождению мокроты, обладает бронхорасслабляющим действием. Используется классический, сегментарный и точечный массаж.
Последний вид массажа может вызвать значительный бронхорасслабляющий эффект. Для неспециалиста наиболее доступны следующие приемы точечного массажа: легкое касание и поглаживание, легкое надавливание пальцем и глубокое надавливание. Давление пальцем при акупрессуре должно быть строго вертикальным, без смещения. Движение пальца должно быть вращательным или вибрирующим, но обязательно безостановочным. Чем сильнее воздействие на точку, тем короче оно должно быть.
Большинство из используемых точек обрабатываются большим пальцем. Точечный массаж рекомендуется проводить не более 10 минут. Во время нажатия человек не должен испытывать неприятных ощущений. При хроническом бронхите используется массаж следующих точек:
«Хэгу» — одна из самых популярных точек, известная в акупрессуре как “точка ста болезней”. Расположена в развилке между большим и указательным пальцами с тыльной стороны кисти на верхушке мышечного бугорка;
«Дачжуй» — в углублении под остистым отростком седьмого шейного позвонка;
«Тяньту» — в центре углубления над серединой яремной вырезки;
Завершить массаж можно разминанием концевых фаланг больших пальцев на руках.
Важно! Точечный массаж противопоказан при любых опухолях, острых лихорадочных состояниях, и , заболеваниях крови, активных формах , беременности.
Баночный массаж
Баночный массаж способствует отхождению мокроты при кашле. На смазанную вазелином кожу накладывается банка емкостью 200 мл. Присосавшейся банкой делают скользящие массажные движения от поясницы к шейному отделу позвоночника. Продолжительность 5 — 15 минут. Затем больного укутывают одеялом, дают ему стакан чая с или малиной. Эта процедура проводится через день.
Физиотерапия
Физиотерапия применяется у больных хроническим бронхитом с целью подавления воспалительного процесса, улучшения дренажной функции бронхов.
1. УВЧ-токи — по 10 — 12 минут на область корней легких через день в олиготермической дозировке.
2. Микроволновая терапия (дециметровые волны аппаратом «Волна-2») — на область корней легких ежедневно или через день, 10 — 15 процедур (улучшает проходимость бронхов).
3. Индуктотермия или коротковолновая диатермия на межлопаточную область по 15 — 25 минут, ежедневно или через день (всего 10 — 15 процедур).
При обильном количестве мокроты — УВЧ в чередовании с электрофорезом кальция хлорида на грудную клетку, при сухом кашле — электрофорез калия йодида.
4. Электрофорез с гепарином на грудную клетку.
5. При стихающем обострении хронического бронхита можно применять аппликации грязи, озокерита, парафина на грудную клетку, УФО в теплое время года в фазе, близкой к ремиссии; хвойные, кислородные ванны.
Ингаляционная аэрозольтерапия
При хроническом бронхите назначается ингаляционная аэрозольтерапия. Этот метод лечения осуществляется с помощью индивидуальных (домашних) ингаляторов (АИИП-1, «Туман», «Муссон», «Гейзео-6» и др.) или в больничных и санаторных ингаляториях.
Комбинация отхаркивающих средств
Используются комбинации нескольких отхаркивающих средств, например, вначале разжижающих мокроту (ацетилцистеин, мистаброн), а затем стимулирующих ее откашливание (гипертонические растворы калия и натрия йодида, натрия бикарбоната, их смеси). Продолжительность одного курса лечения – 2-3 месяца. Ингаляции назначаются 2 раза в день.
1. Бронхолитическая смесь с адреналином:
а) Раствор адреналина 0,1%-ный — 2 мл, раствор атропина 0,1%-ный — 2 мл, раствор димедрола 0,1%-ный — 2 мл. По 20 капель на 10-20 мл воды.
б) Раствор эуфиллина 2,4%-ный — 1 мл, раствор адреналина 0,1%-ный — 1 мл, раствор димедрола 1,0%-ный — 1 мл, раствор натрия хлорида 0,9%-ный — до 20 мл. По 20 мл на 1 ингаляцию.
2. Щелочная отхаркивающая смесь:
а) Натрия бикарбоната — 2 г, натрия тетрабората — 1 г, натрия хлорида — 1 г, дистиллированной воды — до 100 мл. По 10 — 20 мл на 1 ингаляцию.
б) Натрия бикарбоната — 4 г, калия йодида — 3 г, дистиллированной воды — до 150 мл. По 10 — 20 мл на 1 ингаляцию.
Фитотерапия
Сбор №1. Доминирующее свойство сбора – антисептическое.
Листья подорожника — 1 часть;
Корень солодки — 1 часть;
Листья шалфея — 1 часть;
Почки сосны — 1 часть;
Цветки бузины черной — 1 часть.
Из сбора № 1 готовится настой или отвар. Для этого 1,5 — 2 ст. л. сбора помещают в эмалированную посуду, заливают 200 мл кипятка, закрывают крышкой и настаивают в течение 15 минут (укутав) или ставят на кипящую водяную баню на 30 минут при частом помешивании, затем процеживают, остаток сырья отжимают, готовый экстракт доводят кипяченой водой до 200 мл. Принимать по 1 ст. л. через 1,5 — 2 часа, то есть 8 — 10 раз в сутки.
Сбор №2. Доминирующее свойство сбора — бронходилатирующее.
Листья мать-и-мачехи — 1 часть;
Трава душицы — 1 часть;
Корень солодки — 2 части;
Трава багульника — 2 части.
Применяется главным образом при обструктивном хроническом бронхите, готовится, как сбор No 1.
Сбор №3.
Противовоспалительное и отхаркивающее действие.
Корень девясила — 1 часть;
Корень алтея — 2 части;
Трава душицы — 1 часть;
Почки березы — 1 часть;
Сбор № 3 применяется у больных с неярко выраженным обострением хронического бронхита и при отсутствии обострения (в качестве преимущественно отхаркивающего средства). Готовится, как и сбор №1.
Сбор №4. Для каждого больного сбор необходимо подбирать индивидуально. Если у больного сильный кашель и явления бронхоспазма, то в сбор добавляются трава чистотела, трава чабреца, мята, корень валерианы, душица. При сильном раздражающем кашле с кровохарканьем в сборе увеличивается количество слизеобразующего сырья (корень алтея, цветки коровяка, листья мать-и-мачехи).
Корень алтея — 2 части;
Листья мать-и-мачехи — 1,5 части;
листья подорожника — 2 части;
Цветки — 2,5 части;
Корень солодки — 1,5 части;
Трава сушеницы — 2 части;
Корни первоцвета весеннего — 2 части;
Почки сосны — 1 часть;
Листья и плоды смородины черной — 5 частей;
Семена овса — 5 частей.
2 ст. л. сбора № 4 залить 500 мл крутого кипятка, настаивать около часа, употреблять в течение дня.
Сбор №5
Трава багульника — 10 г;
Листья мать-и-мачехи — 10 г;
Листья подорожника — 10 г;
Цветки ромашки аптечной — 10 г;
Корень солодки — 10 г;
Трава фиалки трехцветной — 10 г;
Цветки календулы — 10 г;
Корень девясила — 10 г;
Плоды аниса — 10 г.
2 ст. л. сбора № 5 поместить в эмалированную посуду, залить 200 мл воды, закрыть крышкой, на водяной бане довести до кипения, кипятить в течение 15 минут, охлаждать 45 минут при комнатной температуре. Оставшееся сырье отжать. Объем полученного настоя довести кипяченой водой до 200 мл. Принимать по ¼ стакана 4 раза в день (преимущественно при хроническом обструктивном бронхите).
Сбор №6
Корень солодки — 15 г;
Корень синюхи — 15 г;
Корень валерианы — 10 г;
Трава пустырника — 10 г;
Трава мяты — 10 г;
Трава — 10 г.
Готовить, как сбор № 5. Принимать по ¼ стакана 4 — 5 раз в день после еды (преимущественно при хроническом обструктивном бронхите).
Сбор №7
Листья мать-и-мачехи — 20 г;
Цветки ромашки аптечной — 20 г;
Трава душицы — 10 г.
2 ст. л. сбора залить 500 мл кипятка, настаивать в течение 6 часов, пить по ½ стакана 4 раза в день перед едой в теплом виде. Заваривать лучше в термосе.
Сбор №8
Листья подорожника — 20 г;
Трава зверобоя — 20 г;
Цветки липы — 20 г.
Готовить, как сбор № 7. Принимать по ½ стакана 4 раза в день.
Сбор №9
Корень девясила — 30 г;
Цветки календулы — 30 г;
Листья подорожника — 50 г;
Трава чабреца — 50 г;
Листья мать-и-мачехи — 50 г.
2 ст. л. сбора № 9 заварить 200 мл воды, настаивать в течение 40 минут. Принимать по ¼ стакана 4 раза в день.
Сбор №10. Сбор обладает отхаркивающим и смягчающим болезненный кашель действием.
60 г (3 ст. л.) измельченного льняного семени заливают 1 л горячей воды, в течение 10 минут взбалтывают, процеживают. В полученную жидкость добавляют 50 г корня солодки, 30 г плодов аниса, 400 г меда и тщательно перемешивают. Смесь доводят до кипения, настаивают до остывания, процеживают и принимают по ½ стакана 4 — 5 раз в день до еды. Не рекомендуется при непереносимости меда.
Сбор №11. Сбор обладает отхаркивающим и антиоксидантным действием.
Шишки ольхи — 50 г;
Трава фиалки трехцветной — 50 г;
Трава череды — 50 г;
Трава горца почечуйного — 50 г;
Цветки бузины черной — 50 г;
Плоды боярышника — 50 г;
Цветки бессмертника — 50 г;
Листья черной смородины — 50 г;
Листья подорожника — 50 г.
Смешать 10 г смеси, залить 300 мл кипятка, нагреть на водяной бане 15 минут, настоять 45 минут, отжать. Принимать по 100 мл 3 раза в день за 15 минут до еды.
Профилактика бронхита
В первую очередь, для того, чтобы бронхит больше не повторялся, необходимо немедленное прекращение больным бронхитом курения. Если работа больного бронхитом включает в себя вредные для здоровья факторы, то их надо либо устранить, либо заняться трудоустройством больного бронхитом. Причем новая работа должна исключать такие факторы риска бронхита, как присутствие в воздухе многочисленной пыли, перепады температур, сильная загазованность воздуха.
Когда у больного бронхитом наступает ремиссия, то вполне возможно назначение врачом курса лечения и профилактики различными тонизирующими и укрепляющими весь организм средствами. К таким относят, например, настойка женьшеня, «Метилурацил», «Пирогенал», «Продигиозан», некоторые витамины – из групп , . Также больному бронхитом могут быть показаны физиотерапевтические процедуры.
Для того, чтобы профилактика хронического бронхита была эффективной, необходимо при возникновении острых или не очень воспалений дыхательного горла, легких стараться как можно быстрее и правильнее излечить такие заболевания. Также нужно особое внимание уделять таким детским болезням, как коклюш и . Своевременное очищение носоглотки от мокроты также немаловажно в профилактике бронхита. Конечно же, если человек занимается спортом или просто физкультурой, у него намного меньше шансов заболеть бронхитом.
Для профилактики бронхита необходимо также своевременно обнаруживать и устранять различные заболевания уха, горла и носа. Например, полипы, аденоиды и другие заболевания, вовремя не излеченные, способствуют повышению риска заболеть бронхитом, поскольку они, во-первых, представляют собой источник инфекции в организме, а во-вторых, усиливают его чувствительность к будущим заболеваниям, например, к бронхиту.
Необходимо удалить полипы (если имеются), лечить искривление носовой перегородки для улучшения дыхания.
Профилактика заболевания хроническим бронхитом успешно проводится также с помощью пребывания в санаторно-лечебных учреждениях. Безусловно, лучше всего предупредят заболевание бронхитом теплые морские края, также неплохим вариантом являются курорты с горным или степным ландшафтом. Когда Вы выбираете то место для профилактики бронхита, где Вы будете отдыхать, следует учитывать, что резкая смена температуры воздуха на отдыхе может, наоборот, вызвать приступ острого бронхита.
Значительным в профилактике хронического бронхита являются постоянные занятия дыхательной гимнастикой, проведение процедур закаливания (желательно с участием воды, например, прохладный душ каждый день или обтирание), занятия физкультурой в общем и лечебной физкультурой в частности. Если человек болен хроническим бронхитом, то он всегда должен быть в поле зрения местной поликлиники.
Факторы риска в развитии бронхитов
Риск заболевания острым бронхитом или перехода его в хроническую форму возрастает в несколько раз, если Вы курите или пассивно вдыхаете табачный дым. Особенно это относится к детям, чьи родители курят. В этом случае кроме бронхита, у детей возрастает риск возникновения , и пневмонии. В случаях, когда Ваша иммунная система ослаблена острым или хроническим заболеванием, риск развития бронхитов также повышается.
Если вы работаете в местах с повышенным содержанием в воздухе пыли, например хлопковой, а также химических реагентов, кислот, щелочей, перекисей, риск развития бронхо-легочных заболеваний увеличивается.
Бронхит у детей чаще всего развивается как осложнение ринофаренгита, трахеита, ларингита, а также как симптом острой респираторной вирусной инфекции. Затянувшийся или повторный процесс заболевания часто возникает у маленьких детей. Нередки случаи, когда бронхит может носить астматический характер. Огромное значение в возникновении воспалительных процессов в бронхах имеет общее состояние здоровья ребенка, иммунитет.
Симптомы бронхита у детей
Развивается болезнь у детей медленно. Началом заболевания может служить воспаление верхних дыхательных путей. У ребенка наступает слабость, повышается температура . Затем появляется кашель – вначале сухой, затем с обильной мокротой. Маленькие дети не в состоянии откашляться, и заглатывают слизь, в связи с этим могут появиться рвотные позывы. В случае воспалительного процесса в мелких бронхах состояние ребенка ухудшается, появляется одышка. Как правило, острый бронхит длится от семи до четырнадцати дней.
Лечение бронхита у детей
Лечение при острых бронхитах в большинстве случаев симптоматическое.
— Постельный режим до нормализации температуры тела.
— Молочно-растительная, обогащенная витаминами диета.
— Обильное питьё (чай, морс, отвар шиповника, щелочные минеральные воды, горячее молоко с «Боржоми» в соотношении 1:1).
— Восстановление носового дыхания. Используют различные сосудосуживающие препараты: «Оксиметазолин», «Тетризолин» (тизин), «Ксилометазолин», в том числе комбинированные (с антигистаминными препаратами, глюкокортикоидами). Использование капель, в особенности сосудосуживающих, не должно быть длительным, так как может привести к атрофии или, напротив, гипертрофии слизистой оболочки.
— Жаропонижающие средства в возрастной дозировке при повышении температуры тела выше . Препарат выбора — « ». Разовая доза парацетамола составляет 10-15 мг/кг перорально, 10-20 мг/кг в свечах. Из списка используемых жаропонижающих препаратов исключены амидопирин, антипирин, фенацетин. Не рекомендуют из-за возможных побочных эффектов использовать кислоту ацетилсалициловую (аспирин) и натрия метамизол (« »).
— Противокашлевые средства: «Бутамират» (синекод), «Глауцин», «Преноксдиазин» (либексин) применяют только в случае сухого навязчивого кашля. Гиперсекреция слизи и бронхоспазм — противопоказания к назначению противокашлевых средств.
— Отхаркивающие (препараты термопсиса, алтея, солодки, эфирные масла, терпингидрат, йодиды натрия и калия, натрия гидрокарбонат, солевые растворы) и муколитические («Цистеин», «Ацетилцистеин», «Химотрипсин», «Бромгексин», «Амброксол») препараты показаны при всех клинических вариантах течения бронхитов. Средства, способствующие эвакуации мокроты, назначают обычно внутрь или ингаляционно с помощью небулайзера или аэрозольного ингалятора. В настоящее время имеется большое количество эффективных комбинированных препаратов, оказывающих разнонаправленное действие: муко- и секретолитическое, отхаркивающее, противовоспалительное, уменьшающее отёк слизистой оболочки («Бронхикум» и др.).
— Бронхолитики применяют при клинических признаках бронхиальной обструкции в виде ингаляций (через небулайзер, с помощью спейсеров), внутрь, реже ректально. Бронхолитическим действием обладают ß-адреномиметики, антихолинергические средства: ипратропия бромид («Атровент»), ипратропия бромид+фенотерол («Беродуал») и метилксантины (препараты теофиллина, в том числе пролонгированные). Используют «Сальбутамол», «Фенотерол», «Кленбутерол», «Салметерол» (серевент), «Формотерол» (оксис турбухалер, форадил). Назначают также «Фенспирид» («Эреспал»), обладающий бронхорасширяющим, противовоспалительным действием, снижающий реактивность бронхов, уменьшающий секрецию слизи, нормализующий мукоцилиарный клиренс.
— Регидратацию дыхательных путей осуществляют увлажнёнными аэрозолями, паровыми ингаляциями с щелочными растворами, в том числе минеральными, к которым при отсутствии можно добавлять эфирные масла.
— Дренирование и удаление мокроты с помощью лечебной гимнастики, вибрационного массажа, постурального дренажа.
— Проводят также борьбу с дегидратацией, ацидозом, сердечной недостаточностью, назначают .
Антибактериальную и противовирусную терапию назначают только по строгим показаниям:
— фебрильная лихорадка в течение 3 дней и более;
— нарастание признаков инфекционного токсикоза и дыхательной недостаточности;
— выраженная асимметрия физикальных данных;
— воспалительные изменения в анализах периферической крови (нейтрофильный лейкоцитоз, увеличенная СОЭ).
Профилактика бронхита у детей
К профилактическим мерам бронхита у детей можно отнести закаливание организма, летние поездки на море, сбалансированное питание, прогулки на свежем воздухе, соблюдение режима дня. Если же ребенок болеет особенно часто, рекомендуются и адаптогенные препараты. Когда причиной частых заболеваний бронхитом является хроническое заболевание носоглотки, нужно обязательно в летнее время сделать санацию очагов инфекции. Кроме того, ослабленным детям рекомендуется дыхательная гимнастика и комплекс упражнений по укреплению плечевого пояса.
Важно! Во всех случаях по вопросам диагностики, лечения и профилактики бронхита у детей нужно обращаться к лечащему врачу, и ни в коем случае не заниматься самолечением.
К бронхиту, как и к любому другому заболеванию в случае беременности следует относиться с особой осторожностью, т.к. при стандартном подходе, можно навредить не только себе, но и к вынашиваемому ребенку. Поэтому, при любых отклонениях здоровья, сразу же обратитесь к Вашему лечащему врачу! Благодарю!!!
Симптомы бронхита при беременности
Если заболевание продолжается не больше 2х недель, то речь идет об остром, а если до 1 месяца или более — о затяжном течении бронхита. Обычно острый бронхит не оказывает негативного влияния ни на плод, ни на течение беременности. Однако затяжной бронхит в редких случаях может приводить к внутриутробному инфицированию ребенка. Поэтому лечение бронхита необходимо начинать с самых первых дней.
Диагностика бронхита при беременности
Диагностика бронхита основывается на выявлении характерных жалоб данных осмотра и лабораторного обследования. Рентгенографическое исследование беременным назначают только в том случае, если у врача есть сомнения в диагнозе, заболевание приобрело затяжное течение или возникли осложнения.
Лечение бронхита при беременности
Основными препаратами при лечении острых бронхитов являются антибиотики. Но для беременных женщин они все же нежелательны, особенно в первом триместре беременности. Обычно врачи стараются обойтись без антибактериальных препаратов и применяют их только в крайних случаях, если есть угроза развития пневмонии — воспаления легких, внутриутробного инфицирования плода или при тяжелом затяжном течении бронхита.
В случае, когда избежать приема антибиотиков не удается, назначают препараты пенициллинового ряда: «Ампициллин», «Амоксициллин», «Флемоксин солютаб». Эти препараты разрешены к применению во время беременности, не приносят вреда плоду.
Со второго триместра беременности возможно применение антибиотиков из группы — цефалоспоринов.
Для лечения острых инфекционных процессов в дыхательных путях предназначен также ингаляционный антибиотик «Биопарокс» (фузафунгин). Этот препарат обладает исключительно местным эффектом и не оказывает системного действия, то есть действует только в дыхательных путях, не проникая в плаценту, что немаловажно для беременной женщины. Особенностью «Биопарокса» является сочетание антибактериальной и противовоспалительной активности. «Биопарокс» принимают каждые 4 часа по 4 ингаляции в рот и/или по 4 в каждый носовой ход.
Без антибактериальных препаратов лечение острого бронхита заключается в снятии интоксикации и восстановлении нарушенной функции бронхов.
Другие средства лечения бронхита при беременности
Средства, облегчающие кашель
1. Частое теплое питье:
— горячий чай с медом и ;
— липовый чай.
2. Отхаркивающие препараты, усиливающие секрецию мокроты (при сухом кашле):
— эфирные масла камфоры, чабреца, тимьяна (ингаляции);
— микстура из термопсиса (применяется на любом сроке);
— микстура из корня ипекакуаны — раздражает слизистую желудка, не применяется при раннем токсикозе;
— «Синупрет».
3. Муколитики — разжижающие мокроту (при вязкой, трудноотходящей мокроте):
— «Бромгексин» — разовая доза 50 мг, суточная 200 мг;
— «Амброксол» — разовая доза 16 мг, суточная 64 мг;
— «Мукалтин» — разовая доза 30 мг, суточная 90 мг;
— «Химотрипсин» (раствор для ингаляций) — разовая доза 10 мг, суточная 20 мг;
Эффект достигается при достаточной разовой и суточной дозе препаратов, при заниженной эффективность резко снижается.
4. Противокашлевые препараты — при постоянном мучительном кашле:
— слизистый отвар корня алтея, или препарат «Алтейка»;
— «Тонзилгон».
5. Снимающие спазм бронхов (астматический компонент кашля, свистящий, затрудненный выдох):
— «Зуфиллин» — таблетки и ингаляции.
6. Физическое прогревание — местное:
— горчичники;
— банки.
Строго запрещено!
Во время беременности запрещено принимать следующие антибиотики:
Видео о бронхите
Ну вот мы и подошли с вами, дорогие читатели к концу этой громаднейшей статьи. Надеюсь, что она поможет Вам найти ответы на интересующие Вас вопросы!
Важно!
Уважаемые посетители проекта «Добро ЕСТЬ!», информация изложенная в данной статье является лишь ознакомительной. В случае любых из симптомов заболевания, в обязательном порядке обращайтесь к Вашему лечащему врачу. Проект «Добро ЕСТЬ!» не несет ответственности за неправильное использование Вами любой информации, размещенной на нем!
Будьте всегда здоровы!
Обсудить заболевание «Бронхит» на форуме
Теги: бронхит, бронхит лечение, бронхит у детей, бронхит симптомы, обструктивный бронхит, хронический бронхит, острый бронхит, антибиотики при бронхите, бронхит в домашних условиях, народное лечение бронхита, средства лечения бронхита, признаки бронхита, лечение бронхита в домашних условиях, средства от бронхита, лекарства от бронхита, мокрота при бронхите, бронхит у беременных
Бронхит – это инфекционное заболевание, сопровождающееся диффузным воспалением бронхов. Главный симптом заболевания – кашель.
Если заболевание длится менее трех недель, говорят об остром бронхите. Если симптомы бронхита проявляются не менее трех месяцев в течение года на протяжении двух лет и более можно смело ставить диагноз хронического бронхита.
Если возникновение заболевания сопровождается одышкой, то говорят об обструктивном бронхите.
Причины развития бронхита
Бронхит – это инфекционное заболевание. Причиной бронхита может быть бактериальная, вирусная или атипичная флора.
Основные бактериальные возбудители бронхита : стафилококки, пневмококки, стрептококки.
Возбудители бронхита вирусной природы : вирус гриппа, респираторная синцитиальная инфекция, аденовирус, парагрипп и т.д.
Атипичные возбудители бронхита : хламидии (Chlamydia pneumonia), микоплазмы (Mycoplasma pneumonia). Атипичными они названы в связи с тем, что по своим биологическим характеристикам они занимают промежуточное положение между бактериями и вирусами. Большую часть своего жизненного цикла они подобно вирусам проводят внутри клетки, но по характеристикам клетки во многом напоминают бактерии.
Очень редко причиной бронхита бывает грибковая инфекция.
Часто имеет место сочетание различных возбудителей. Например, заболевание начинается как вирусная инфекция, а затем присоединяются возбудители бактериальной природы. При этом вирусы, как бы открывают ворота для бактерий, создают благоприятные условия для их размножения. Данный вариант течения является наиболее распространенным, что подтверждается резким подъемом заболеваемости в осенний и зимний период времени, когда наблюдается сезонное распространение вирусных инфекций.
Необходимым условием развития бронхита является снижение активности иммунной системы пациента, в норме обеспечивающей невосприимчивость организма к инфекционным заболеваниям.
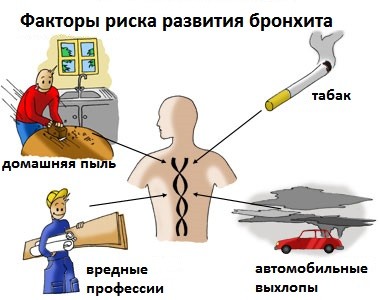
Факторами риска возникновения инфекции считается возраст старше 50 лет, курение, работа в условия вредного производства, частые переохлаждения, алкоголизм, хронические заболевания внутренних органов в стадии декомпенсации.
Симптомы бронхита
 Главный симптом бронхита
– кашель
. Кашель может быть сухим (без отхождения мокроты) или влажным (с отхождением мокроты). Отхождение мокроты, особенно с зеленым оттенком – надежный критерий бактериального воспаления. Сухой кашель может наблюдаться при вирусной или атипичной инфекции. Чаще всего отмечается эволюция кашля от сухого к влажному. При остром заболевании кашель приступообразный. при этом кашлевые приступы могут быть настолько выраженными, что сопровождаются головной болью.
Главный симптом бронхита
– кашель
. Кашель может быть сухим (без отхождения мокроты) или влажным (с отхождением мокроты). Отхождение мокроты, особенно с зеленым оттенком – надежный критерий бактериального воспаления. Сухой кашель может наблюдаться при вирусной или атипичной инфекции. Чаще всего отмечается эволюция кашля от сухого к влажному. При остром заболевании кашель приступообразный. при этом кашлевые приступы могут быть настолько выраженными, что сопровождаются головной болью.
Симптомы острого бронхита
Острый бронхит сопровождается подъемом температуры до 38-39 градусов, ознобом, повышенной потливостью. Отмечается общая слабость, быстрая утомляемость и значительное снижение работоспособности. Выраженность симптомов может колебаться от умеренных до очень выраженных.
При обследовании пациента обращают на себя рассеянные хрипы, выслушиваемые при аускультации и жесткое дыхание. При средней степени тяжести или тяжелом течении заболевания больного начинают мучить одышка и боли в грудной клетке.
Средняя длительность острого бронхита составляют 10-14 дней. Обострение хронического бронхита, особенно при отсутствии адекватного лечения может длиться неделями.
Симптомы хронического бронхита
При хроническом бронхите кашель с отхождением скудной мокроты, одышка при физической нагрузке могут быть постоянными симптомами, сопровождающими пациента на протяжении жизни. В этом случае об обострении бронхита говорят, если отмечается значительное усиление вышеуказанных симптомов: усиление кашля, увеличение объема отделяемой мокроты, усиление одышки, появление температуры и т.д.
Бронхит, особенно острый, достаточно редко протекает изолированно. Чаще всего он сочетается с явлениями ринита (насморка), трахеита. Это безусловно оказывает влияние на общую клиническую картину.
Какие анализы придется сдавать при подозрении на бронхит
 В любом случае при симптомах бронхита придется сдавать анализ крови клинический. При подозрении на пневмонию заставят сделать рентген, но чаще всего обходятся без него.
В любом случае при симптомах бронхита придется сдавать анализ крови клинический. При подозрении на пневмонию заставят сделать рентген, но чаще всего обходятся без него.
Обязательным является сдача анализа мокроты (если она, конечно, есть) на микроскопию с окраской мазка по Грамму. Проводят цитологическое обследование мокроты с обязательным подсчетом клеточных элементов. При затянувшемся заболевании, хроническом или часто рецидивирующем бронхите стоит сделать посев мокроты на микрофлору с обязательным определением чувствительности к антибиотикам.
Также делают мазок из зева на микрофлору и грибы.
Частые бронхиты являются показанием к сдаче анализа крови на антитела (иммуноглобулины классов М и G) к атипичным инфекциям (Chlamydia pneumonia и Mycoplasma pneumonia).
При обструктивном бронхите требуется сделать спирографию (исследование функции внешнего дыхания). При выраженных снижениях бронхиальной проходимости спирографию дополняют пробой с бронхорасширяющим препаратом (сальбутамлом, вентолином, беродуалом и т.д.). Цель подобного исследования – определить обратимость патологических изменений и исключить возможные сопутствующие заболевания, например, бронхиальную астму.
Частые обострения бронхита или хронический бронхит являются показанием для проведения бронхоскопии . Цель – выявить сопутствующие заболевания легких, способные вызвать схожие с бронхитом симптомы.
Рецидивирующие бронхиты требуют обязательного рентгенологического обследования. В первую очередь делают ФЛГ (флюорографию) или рентгенографию. Наиболее информативный метод рентгенологического обследования - компьютерная томография.
Лечение бронхита
 Бронхит
– достаточно серьёзное заболевание, лечение бронхита должен проводить именно врач. Он определяет оптимальные препараты для лечения бронхита, их дозировку и комбинацию. Под маской бронхита может протекать целый ряд заболеваний, несвоевременная диагностика и неправильное лечение которых может иметь очень печальные последствия.
Бронхит
– достаточно серьёзное заболевание, лечение бронхита должен проводить именно врач. Он определяет оптимальные препараты для лечения бронхита, их дозировку и комбинацию. Под маской бронхита может протекать целый ряд заболеваний, несвоевременная диагностика и неправильное лечение которых может иметь очень печальные последствия.
Режим при бронхите постельный или полупостельный. «Герои», которые пытаются перенести заболевание на ногах, имеют все шансы заработать осложнения на сердце или сделать острый бронхит хроническим.
В основе лечения бронхита лежит использование противоинфекционных препаратов.
На первом, по значимости, месте стоят антибактериальные препараты. К препаратам первого ряда относят производные пенициллина (препараты: флемоклав, флемоксин, аугментин и т.д.) и макролиды (препараты: макропен, фромилид, азитромицин, хемомицин, ровамицин, вильпрафен). К препаратам второго ряда можно отнести цефалоспорины (препараты: супракс, цефиксим, цефазолин, цефалексин, клафоран, цефатаксим, фортум, цефтазидим, цефепим, цефтриаксон, роцефин), респираторные фторхинолоны (спарфлоксацин, левофлоксацин, моксифлоксацин). При легкой и средней степени тяжести заболевания предпочтительнее использовать лекарственные формы для приёма внутрь (таблетки, суспензию, сиропы и т.д.), при тяжелой форме – единственно возможный способ введения препарата – инъекционный. Иногда сочетают оба способа введения лекарств.
При подозрении на вирусную этиологию (причину развития) бронхита – необходимо дополнить лечение противовирусными препаратами. Самыми доступными препараты широкого спектра действия являются виферон, генферон, кипферон. Дозировки зависят от возраста пациента. Длительность применения не менее 10 дней.
Обязательным при лечение бронхита является назначение отхаркивающих препаратов. В настоящее время в аптеках представлено огромное количество препаратов данной фармакологической группы: АЦЦ, флуимуцил, лазолван, мукалтин, амброксол, либексин-муко, флюдитек, бромгексин и т.д. Формы выпуска: таблетки для приёма внутрь, сиропы, шипучие таблетки, порошки. Дозировки зависят от возраста и массы пациента.
Отдельно хочется выделить препарат эреспал (фенспирид). Он обладает и отхаркивающим и противовоспалительным действием. Выпускается в таблетированной форме и форме сиропа. Лечение не менее 10 дней. Может быть назначен даже детям до 1 года.
Наличие одышки при бронхите является прямым показанием для применения бронхорасширяющих препаратов. Они выпускаются в таблетированной (эуфиллин, теопек, теотард) и ингаляционной формах (аэрозоль для ингаляции: беродуал, беротек, сальбутамол).
Возможно использование для лечения бронхита комбинированных препаратов. Например, сироп аскорил совмещает в себе свойства отхаркивающего и бронхорасширяющего препаратов.
Популярные домашние средства лечения, такие как постановка банок, горчичников, при бронхите не эффективны.
Возможно использование в комплексе лечения поливитаминных комплексов.
Особенности питания и образа жизни при бронхите
На фоне обострения бронхита традиционно рекомендуют обильное питьё. Для взрослого человека – суточный объем потребляемой жидкости должен быть не менее 3 – 3,5 литров. Обычно хорошо переносятся щелочной морс, горячее молоко с боржоми в соотношении 1:1.
Суточный рацион питания должен содержать достаточное количество белков и витаминов. На фоне высокой температуры и общей интоксикации можно немного поголодать (если организм этого, конечно, требует), но в целом какие-либо ограничивающие диеты таким пациентам противопоказаны.
Высокую эффективность показывает использование ингаляций с помощью небулайзера. В качестве раствора для ингаляций можно использовать минеральную воду, раствор Рингера или обычный физиологический раствор. Процедуры проводят 2-3 раза в день на протяжении 5-10 дней. Данные манипуляции способствуют отхождению моктроты, облегчают дренаж бронхиального дерева, уменьшают воспаление.
Необходима коррекция образа жизни с целью устранения факторов риска развития инфекционных заболеваний верхних дыхательных путей. В первую очередь это касается курения и различного рода профессиональных вредностей (пыльное производство, работа с лакокрасочными материалами, частые переохлаждения и т.д.).
Отличное эффект при хронических заболеваниях легких имеет применение дыхательной гимнастики, например, по методу Стрельниковой. Это касается и хронического бронхита.
Вне обострения бронхита можно проводить мероприятия по закаливанию.
Лечение бронхита народными средствами
Очень популярное народное средство лечения бронхита - паровые ингаляции . Для этого рекомендуют подышать паром, образующимся при варке картофеля и т.д. Некоторым данный способ при аккуратном использовании, конечно, помогает, но чаще его использование вызывает ожог слизистых и последующим усугублением течения бронхита.
Возможно лечение бронхита средствами из травяных сборов . Чаще всего для лечения бронхита используют следующие травы и их сочетание: чабрец, солодку, душицу, липу, мать-и-мачеху, подорожник. Для приготовления отвара 1 столовую ложку смеси заливают ½ литра кипятка и настаивают 2 часа. Принимают по 1/3 стакана 3 раза в день. Курс лечения 7-10 дней. Метод действительно эффективен в комплексном лечении хронического бронхита .
Употребление кумыса или козьего молока при лечении острого и хронического бронхита : рекомендуют употреблять не менее 1 стакана молока 3-4 раза в день – длительно. Достоверных данных по эффективности данного метода я не встречал.
Употребление смеси лука с медом в соотношении 1:1, пропущенной через мясорубку по схеме: 1 столовая ложка – 2 раза в день 10-14 дней. Иногда вместо лука рекомендуют использовать чеснок. У ряда пациентов действительно был эффект, у большинства – отмечалось обострение заболеваний желудочно-кишечного тракта. Возможно, побочных эффектов метода можно избежать, если уменьшить содержание лука в смеси.
Бронхит у детей
 У детей бронхит имеет те же симптомы, что и у взрослых. Основный симптом бронхита у ребенка – кашель. Симптомы интоксикации при бронхите у детей обычно очень выражены. По возможности стоит воздержаться от чрезмерного использования антибактериальных средств.
У детей бронхит имеет те же симптомы, что и у взрослых. Основный симптом бронхита у ребенка – кашель. Симптомы интоксикации при бронхите у детей обычно очень выражены. По возможности стоит воздержаться от чрезмерного использования антибактериальных средств.
При появлении у ребенка одышки необходимо всегда проводить дифференциальную диагностику с бронхиальной астмой. Три-четыре эпизода обструктивного бронхита за год – четкое показание к консультации аллерголога и проведению аллерго-диагностики.
При лечение бронхита у детей предпочтение следует отдавать ингаляционной терапии. Детям проводят ингаляции с минеральной водой, отхаркивающими (лазолван, флуимуцил) и бронхорасширяющими (беродуал, атровент) препаратами. При необходимости для ингаляций можно использовать антибактериальные средства (тобрамицин раствор, диоксидин 0,5% раствор, фурацилин 0,02% раствор). Данный способ лечения позволяет эффективно бороться с симптомами и причиной бронхита и обладает минимумом побочных эффектов.
Бронхит при беременности
Симптомы бронхита у беременных женщин не отличаются от симптомов бронхита у других категорий пациентов. Главным признаком бронхита также является кашель.
Но в лечении есть целый ряд особенностей, так как многие препараты запрещены к использованию в этот период жизни из-за их потенциального негативного влияния на плод. Например, запрещены к использованию производные тетрациклина, стрептомицин, левомицетин. С осторожностью применяют эуфиллин.
Из разрешенных антибактериальных препаратов хочется отметить вильпрафен. Препарат с высоким профилем безопасности и достаточной антибактериальной активностью.
В лечении бронхита у беременных делают акцент на ингаляционную терапию.
Возможные осложнения бронхита и прогноз
Течение острого заболевания, как правило, благоприятное и заканчивается полным излечением. Иногда бронхит может осложнится пневмонией, развитием бронхоэктазов.
Хронический бронхит при отсутствии соответствующего лечения может привести к дыхательной или сердечной недостаточности.
Профилактика бронхита
Можно выделить несколько подходов к профилактике данного инфекционного заболевания.
1) Приём иммуноукрепляющих препаратов в сезон возможного обострения (осень-зима). Данный способ наиболее подходит для пациентов с хроническим бронхитом или с частыми обострениями острого бронхита.
Хороший эффект в этом отношении показали препараты бронхомунал, рибомунил, ИРС-19 и т.д. Схемы и дозировки определяются врачом.
К вариантам неспецифической иммунокоррекции можно отнести также регулярный приём поливитаминных комплексов.
2) Вакцинация пациентов.
Учитывая высокую распространенность пневмококковой инфекции и её огромный вклад в возникновение данного заболевания большинство специалистов рекомендуют пациентам из группы риска прививаться вакциной ПНЕВО-23, обеспечивающей иммунную защиту именно от данного вида возбудителя. Эффекта от вакцинации хватает на 5 лет.
Также принимая во внимание тот факт, что именно вирусные инфекции чаще всего являются пусковым фактором развития бронхита, рекомендуется ежегодная вакцинация людей, относящихся к группе от вируса гриппа.
Кого же можно отнести к группе риска? В первую очередь это люди старше 50 лет, пациенты, страдающие хроническими заболеваниями внутренних органов (сердца, легких, почек и т.д.). Традиционно прививают женщин, планирующих беременность и лиц, профессиональная деятельность которых связана с общением с людьми (медицинские работники, учителя, продавцы и т.д.). Обязательна вакцинация людям, длительно получающим противосвёртывающие препараты (ацетилсалициловую кислоту, варфарин и т.д.).
3) Соблюдение основных правил личной гигиены, например, частое мытьё рук, использование одноразовых носовых платков – достаточно простой способ профилактики инфекционных заболеваний.
Ответы на часто задаваемые вопросы по теме бронхит острый и хронический:
Насколько эффективна дыхательная гимнастика при бронхите?
Дыхательная гимнастика, например, по методу Стрельниковой или Бутейко – это важнейший компонент лечения, особенно при хроническом бронхите.
Я подозреваю, что у меня аллергический бронхит. Это возможно?
Такого диагноза, как аллергический бронхит не существует. Возможно развитие инфекционного заболевания на фоне бронхиальной астмы. В этом случае аллергическое воспаление и инфекционный процесс как бы «поддерживают» друг друга. В любом случае, необходима консультация аллерголога и проведение полного аллергологического обследования (постановка кожных проб, сдача анализа крови для выявления специфических антител к аллергенам и т.д.).
С какими заболеваниями можно перепутать хронический бронхит?
Список болезней, сопровождающихся затяжным кашлем достаточно велик. В первую очередь проводят дифференциальную диагностику между туберкулезом, хронической обструктивной болезнью легких (ХОБЛ), бронхоэктазами, астмой, онкозаболеваниями.
врач пульмонолог, аллерголог-иммунолог, к.м.н. Майоров Р.В.
У вас в браузере отключен java script, вам надо его включить или вы не сможете получить всю информацию по статье «Острый бронхит и симптомы проявления».
Обострённый приступ бронхита провоцируется вирусами, бактериями и, совсем редко, грибами. Прогрессировать недуг начинает с обычной простуды, при которой у больного появляются неприятные ощущения и дискомфорт, его одолевает слабость и характерные признаки. После чего в организме человека может за короткий промежуток времени сформироваться острая форма поражения бронхов.
Острый бронхит у взрослых и детей может проявляться не только в слизистой оболочке бронхов, но и воздействовать на иные ткани, подслизистые и мышечные слои. Такие отклонения от нормы проявляются в отёчности, гиперемии оболочки, сильной инфильтрации подслизистого слоя, увеличенном количестве бокаловидных клеток, дегенерации и ухудшении защитной функции ресничного эпителия.
Этиология
Зачастую причины развития острой формы недуга кроются в вирусном или бактериальном происхождении. Помимо инфекционного проявления болезни, клиницисты выделяют и иную этиологию:
- физические факторы – излишне холодный, горячий или сухой поток воздуха;
- химический;
- аллергический.
Этиологические факторы, которые провоцируют появление недуга непосредственно связаны с возрастной категорией больных. Вышеупомянутые причины прогрессирования болезни быстрее развиваются из-за нескольких факторов, которые помогают снизить резистентность организма:
- климат и погода;
- условия работы;
- никотин;
- спиртные напитки;
- инфекционное поражение носоглотки;
- изменение носового дыхания;
- нарушения в лёгких от .
Если у человека начинается обострение , то зачастую такой процесс протекает с выраженной клинической симптоматикой.
Классификация
Разбираясь в понятии, что такое острый бронхит и как он проявляется, обязательно нужно определить какие есть разновидности недуга. Клиницистами были выделены несколько критериев, по которым определены типы заболевания. По механизму появления воспалительного процесса определены такие формы:
- первичная – поражение бронхов без сопутствующих заболеваний;
- вторичная – впоследствии развития иной патологии.
Первичный тип болезни диагностируется докторами довольно редко, зачастую заболевание формируется при осложнении инфекционного поражения.
Опираясь на уровень и локализацию воздействия, медики выделили такие формы:
- бронхит нижней части дыхательных путей – , ;
- бронхит, поражающий бронхи среднего калибра;
- обширного характера;
- сегментарный.
Одним из проявлений бронхита считается мокрота, поэтому ещё один критерий классификации посвящён именно этому признаку. У заболевания бывают выделения таких типов:
- слизистые;
- гнойные;
- катаральные;
- смешанные.
Если говорить о функциональных особенностях недуга, то он может развиваться в и необструктивной форме.
В МКБ 10 медики дали более обширную классификацию болезни по инфекционной этиологии. Таким образом, бронхит у взрослого может быть спровоцирован такими показателями:
- вирус ;
- респираторный синцитиальный вирус;
- риновирус;
- иными инфекционными агентами;
- неуточненный.
Симптоматика
Клиническая картина патологии проявляется в специфических признаках. Если доктором правильно проведена диагностика, то установить диагноз по симптоматике не составит труда для специалиста.
Симптомы острого бронхита проявляются в таких показателях:
- – формируется в начале заболевания, продолжительность признака основывается на различных причинах;
- – характерен для второй стадии. У больного выделяется специфическая прозрачная слизь или желтовато-зелёная мокрота;
- лихорадка не больше 38 градусов;
- слабость, усиленная потливость, недомогание;
- одышка и сниженная активность;
- хрипы в лёгких – в начале развития недуга они сухого и грубого типа на основе жёсткого дыхания. В период отхаркивания хрипы переходят в стадию влажных крупно- или среднепузырчатых.
Лечение острого бронхита у детей и взрослых назначается по этиологии недуга. Зачастую первым делом больному рекомендуется принимать некоторые препараты:
- жаропонижающие;
- противовирусные;
- антибактериальные;
- расширяющие бронхи;
- разжижающие мокроту;
- противоотечные;
- витамины.
Острый бронхит с гнойной мокротой у детей или взрослых, требует применения антибиотиков, которые назначает лечащий врач.
При обструктивной форме пациенту желательно применять средства для расширения бронхов. На время затяжного проявления недуга назначаются ингаляции, которые основываются на морской и минеральной воде. Также больному рекомендованы физиотерапевтические процедуры, а именно электрофорез.
Так как бронхит довольно часто проявляется у курильщиков, то употребление никотина на время терапии нужно исключить, а ещё лучше совсем устранить из жизни все негативные привычки. Комната, где проживает пациент, должна регулярно проветриваться. При болевом синдроме, на грудную клетку больному делаются согревающие компрессы, горчичники, банки, ванны для ног.
Если острый бронхит у детей и взрослых прошёл без осложнений и медикаментозное лечение быстро помогло, то у больного начинается клиническое выздоровление. Процесс терапии может затягиваться на 2–3 недели. После выздоровления у пациента постепенно восстанавливаются функции внешнего дыхания и бронхиальной проходимости. Затяжная форма недуга лечится немного дольше. Полноценное выздоровление у человека наступает только спустя 1–2 месяца.
Осложнения
Если больной не задался вовремя вопросом, чем лечить патологию и в какие сроки, то совсем скоро у него могут развиться такие осложнения:
- облитерирующий ;
- острая дыхательная или сердечная недостаточность.
Частые проявления бронхита постепенно переходят в хроническую форму, которая может спровоцировать такие последствия – ХОБЛ, бронхиальная астма, эмфизема лёгких.
Профилактика
- исключить негативные привычки;
- соблюдать правильный режим дня;
- правильно распределить время и на работу, и на отдых;
- сбалансировать питание;
- употреблять витамины;
- укреплять иммунитет;
- не поддаваться переохлаждениям;
- закаляться;
- соблюдать активный способ жизни;
- регулярно заниматься спортом.
Острый бронхит – это не смертельный приговор, однако заболевание довольно долго и тяжело лечится. Поэтому и взрослым, и детям стоит придерживаться рекомендаций доктора в терапии и профилактике недуга.
Двусторонняя пневмония у взрослого или ребёнка является достаточно тяжёлой лёгочной патологией, при которой происходит поражение обоих лёгких. Воспалительный процесс развивается из-за воздействия бактерий, чаще всего пневмококков, и протекает очень тяжело, а осложнения этой патологии могут стать причиной смерти человека.
- Что такое Острый бронхит
- Симптомы Острого бронхита
- Лечение Острого бронхита
- Профилактика Острого бронхита
- К каким докторам следует обращаться если у Вас Острый бронхит
Что такое Острый бронхит
Острым бронхитом называется острое воспаление слизистой оболочки бронхов, характеризующееся увеличением выше нормы объема бронхиальной секреции, приводящим к отделению мокроты и кашлю, а при поражении мелких бронхов - к одышке.
Острый бронхит является одним из частых заболеваний органов дыхания. По данным специальных исследований заболеваемости городского населения в 1969-1971 гг., приуроченных к переписи населения СССР 1970 г., удельный вес острого бронхита и бронхиолита в группе неспецифических заболеваний легких составил 30,3%. По данным материалов обращаемости, показатель заболеваемости колебался от 3,2 до 24,9 %о. В г. Минске и городах Эстонии зарегистрирована максимальная заболеваемость- 30,2-40,0%о при среднем ее показателе 15,9 на 1000 населения, практически одинаковом у мужчин и женщин (соответственно 15,7 и 16,1 %о). Динамика показателя с увеличением возраста в основном отсутствовала, лишь в Д наблюдений отмечалась некоторая тенденция к медленному нарастанию показателя заболеваемости, достигавшая максимума (15,7-25,2 %о) в возрастном диапазоне 40-59 лет, с последующим незначительным снижением [Роменский А. А. и др.- В кн.: Распространенность и исходы НЗЛ, 1977]. По обобщенным данным Б. Е. Вотчала и др. (1974) (цит. по А. Н. Кокосову, 1976), острый бронхит составил 1,5 % всех заболеваний и 34,5% болезней органов дыхания. Заболеваемость острым бронхитом на предприятии тяжелого машиностроения, по данным ВНИИ пульмонологии [О. В. Коровина и др., 1978], в разные годы колебалась от 0,55 до 2,08 на 100 работающих, причем на ее уровень оказывали влияние эпидемические вспышки гриппа н других ОРЗ, погодные факторы, возраст, условия труда.
Б. Е. Вотчал и др. (1972) показали, что острые бронхиты с временной утратой трудоспособности составляют 20-38 % всех заболеваний бронхов и легких. Но значительная часть больных (50,8%) к врачам не обращалась, т. е. сохраняла работоспособность. В Великобритании около 50 % всех потерь рабочего времени связано с острой инфекцией дыхательных путей (острый трахеит, острый бронхит), в большинстве случаев вирусной природы.
Что провоцирует Острый бронхит
К острому бронхиту предрасполагает ряд факторов, в той или иной степени снижающих общую и местную резистентность организма, среди которых главное значение имеют: 1) климато-погодные факторы и условия труда, в частности переохлаждение и сырость; 2) курение табака; 3) злоупотребление крепкими алкогольными напитками; 4) очаговая инфекция носоглотки; 5) нарушение носового дыхания; 6) застойные изменения в легких при сердечной недостаточности и др.
Среди этиологических факторов острого бронхита можно выделить следующие: 1) физические (чрезмерно сухой, горячий или холодный воздух); 2) химические (различного рода химические соединения тина кислот и щелочей, двуокиси серы, окислов азота, кремний н пр.); 3) инфекционные (вирусы, бактерии и другие микроорганизмы); 4) аллергические (органическая пыль, пыльца растений и др.).
Патогенез (что происходит?) во время Острого бронхита
Физические и химические вредности, раздражая слизистую оболочку бронхов, снижают местную резистентность и предрасполагают к развитию воспалительного процесса инфекционной природы. Из вирусов, вызывающих острые респираторные заболевания, наибольшую роль в этиологии острого бронхита играет PC-вирус. Обусловленный им инфекционный процесс в большинстве случаев сопровождается поражением бронхиального дерева, тогда как при прочих ОРЗ частота бронхита представляется значительно меньшей. Первичные бактериальные бронхиты встречаются, по-видимому, значительно реже вирусных и вирусно-бактериальных. По данным Т. А. Веселовой и др. Сб. ВЫИИП - Этиол. и патог. инфекц. процесса и т. д., 1982], гриппозные и другие вирусы выявлялись у 70 % больных острым бронхитом, М. pneumoniae- у 28%. В 60% случаев высевались пневмококки, а в 16%—гемофильная палочка. Помимо возбудителей ОРЗ, в этиологии острого бронхита могут иметь значение и возбудители некоторых других острых инфекционных процессов - кори, коклюша, тифопаратифозиой группы и др. В этом случае острый бронхит является проявлением соответствующего заболевания или его осложнением.
Острые аллергические бронхиты, которые можно рассматри вать как проявление предастмы, встречаются у лиц с врожденным предрасположением к аллергическим реакциям.
Воспалительный процесс при остром бронхите начинается, как правило, с поражения носоглотки, распространяясь в дальнейшем на нижележащие дыхательные пути - гортань, трахею, бронхи, бронхиолы. Попавший в дыхательные пути вирус внедряется в клетки эпителия, нарушая обменные процессы в них, что приводит к гибели клеток. Количество разрушенных эпителиальных клеток обычно пропорционально патогеииости вируса. Гибель и слущивапие поврежденного эпителия открывают дорогу вглубь тканей бактериальной инфекции - наиболее часто пневмококку и гемофилыюн палочке, реже - стафилококку. Бактериальная флора обычно присоединяется к вирусному поражению дыхательных путей со 2-3-го дня болезни. Это определяет дальнейшее течение возникшего воспаления, которому способствуют изменения в сосудах (нарушения микроциркуляции, микротромбозы) и нервных клеток (нарушение трофики).
Затяжное течение острого бронхита чаще наблюдается при вирусио-бактерпальной его природе. Ему способствует также и нарушение бронхиальной проходимости в результате предшествовавшего поражения бронхов. Осложнения бронхита (острая пневмония и др.) обусловлены, как правило, бактериальной инфекцией (пневмококк, гемолитический стрептококк, золотистый стафилококк и др.).
Патологическая анатомия. Сведения о патологической анатомии острого бронхита практически отсутствуют. Представления о действии респираторных вирусов на эпителий дыхательных путей основываются на изучении соскобов слизистой, материала биопсий и эксфолиативной цитологии, а также на данных немногочисленных экспериментальных исследований на животных, в частности на хорьках . Респираторные вирусы вызывают очаговую или генерализованную дегенерацию и слущивание клеток цилиндрического эпителия в первые три дня болезни. Наряду с гибелью наиболее специализированного эпителия, происходит увеличение количества бокаловидных клеток. При повреждении лишь поверхностных слоев слизистой в течение последующих 2 нед происходит регенерация эпителия. Более глубокое поражение характеризуется дегенерацией подслизистого слоя. Бактериальное инфицирование проявляется инфильтрацией подслизистого слоя полиморфноядерными нейтрофилами и лимфоцитами. При воздействии аллергических факторов превалирует картина вазомоторного отека слизистой, а в бронхиальном смыве преобладают эозинофилы. Полное восстановление эпителиального покрова в неосложненных случаях острого бронхита происходит, по-видимому, в течение месяца. В тяжелых случаях преобладают явления некроза слизистой оболочки. Гибель поверхностного слоя эпителия может осложниться инфицированием гноеродным стафилококком, тогда имеет место комбинация воспаления и некроза. Аспирирование инфицированного материала в альвеолы приводит к развитию стафилококковой пневмонии, часто сопровождающейся абсцедированием.
Симптомы Острого бронхита
По этиологии следует различать острые бронхиты: 1) инфекционного происхождения: а) вирусные, б) бактериальные, в) вирусно-бактериальные; 2) обусловленные физическими и химическими вредностями; 3) смешанные (например, сочетание физических, химических факторов и инфекций); 4) неуточненной природы.
По патогенезу можно выделить так называемые первичные бронхиты, являющиеся самостоятельным заболеванием, и вторичные бронхиты, осложняющие другие патологические процессы. Практически все острые бронхиты, которые можно рассматривать как самостоятельную нозологическую форму, являются диффузными.
По уровню поражения острые бронхиты можно разделить на: 1) трахеобронхиты, б) бронхиты с преимущественным поражением бронхов среднего калибра и в) бронхиолиты.
По характеру воспалительного процесса острые бронхиты делятся на катаральный и гнойный.
По функциональным особенностям острые бронхиты следует подразделять на необструктнвный (с относительно хорошим прогнозом) и обструктивный, обычно сопровождающийся вовлечением в воспалительный процесс мелких бронхов и бронхиол, с относительно неблагоприятным клиническим прогнозом. И, наконец, по вариантам течения: 1) остротекущий
(обычно не более 2 нед); 2) затяжной (до месяца и более); о) рецидивирующий (до 3 и более раз в.течение года).
Более тяжело и неблагоприятно протекают острые поражения мелких бронхов, которые, как правило, носят обструктивный характер. Большинство острых бронхов имеет катаральный характер, гнойные формы встречаются редко, обычно это связано со стрептококковой инфекцией в сочетании с вирусами (вирусно-стрептококковая ассоциация). По данным Б. Е. Вот-чала и Л. В. Сульгина (1970), при остром бронхите нарушение бронхиальной проходимости возникает у 45,5 % больных, а у 1U,4 % оно сохраняется на протяжении года после видимого выздоровления. При сохраняющейся бронхиальной обструкции острые бронхиты, по мнению указанных авторов, чаще переходят в хроническую форму.
Клиника. Клиническая картина острого бронхита определяется особенностями этиологического фактора, характером, степенью выраженности и распространенностью поражения слизистой оболочки бронхиального дерева, уровнем поражения, степенью выраженности интоксикации и дыхательной недостаточности, темпом развития болезни.
Острый трахеобронхит может развиться в течение нескольких часов, но может нарастать и постепенно, в течение нескольких дней. В наиболее типичных случаях, когда причиной острого бронхита является инфекция, симптомы ОРЗ предшествуют проявлению острого бронхита, реже они развиваются одномоментно. Типичны общие нарушения Самочуствия: недомогание, слабость, озноб, лихорадка. Одновременно могут быть и другие проявления ОРЗ со стороны верхних дыхательных путей- насморк, боли в горле при глотании, осиплость голоса. Характерно своеобразное неприятное ощущение грудиной и между лопаток иногда переходящее, в боль.
Основным и наиболее стойким симптомом бстрого^бронхита является кашель - первоначально сухой. Кашель появляется в самом начаяе-заболевапия, держится на протяжении всей болезни и остается последним проявлением перенесенного заболевания у реконвалесцснтов. При одновременном поражении гортани кашель приобретает своеобразный оттенок лающего. Кашель при бронхите возникает вследствие раздражения или воспаления слизистой оболочки трахеи и крупных бронхов из-за раздражения чувствительных нервных окончаний. Пароксизмы кашля обычно завершаются отделением скудной слизистой мокроты. Нередко возникает болезненность в верхней части брюшной стенки, а также в нижних отделах грудной клетки, соответственно месту прикрепления диафрагмы, из-за перена^ пряжения соответствующих мышц при кашлевых приступах. Через несколько дней болезни кашель становится более мягким и влажным, поскольку более регулярно отделяется мокрота слизистого или слизисто-гиойного характера. Появление (одышки как правило свидетельствует о присоединившейся, связанной с вовлечением в болезнь мелких бронхов. В этом смысле наличие кашля и мокроты в одном случае и одышки - в другом может свидетельствовать об уровне поражения бронхиального дерева, т. е. о преимущественном поражении крупных или мелких бронхов или их сочетании.
Пальпация, перкуссия, равно как и осмотр грудной клетки, дают мало диагностической информации. Пальпация может выявить некоторую болезненность в межреберьях и над проекцией прикрепления диафрагмы! тимпТнйчёскйй" оттенок перкуторного звука при перкуссии в случаях поражения дистальных бронхов и бронхиол свидетельствует об остром пе-рерастяжепии легких и коррелирует с другими признаками тяжелой обструкции. Осмотр грудной клетки в этих случаях констатирует выраженные внешние проявления тяжелой легочной недостаточности (участие межрёберных мышц в акте дыхания и пр.). Аускультативные изменения при поражении крупных бронхов могут не определяться. В других случаях выслушиваются жесткое дыхание и сухие хрипы, часто рассеянные. Тембр хрипов обычно зависит от уровня поражения бронхов: чем ди-стальнее уровень поражения, тем выше тембр хрипов. При появлении в бронхах жидкого секрета могут выслушиваться и влажные (как правило, мелкопузырчатые) хрипы. В отличие от таковых при острой пневмонии они менее звучные, не столь локальные и исчезают после энергичного прокащливания.
Изменения со стороны других органов и систем при остром бронхите обычно отсутствуют или отражают степень общей ви-русно-бактериальной и другой интоксикации. То же следует сказать о картине крови. Ее изменения (например, нейтрофиль-ный лейкоцитоз, повышение СОЭ) могут свидетельствовать об осложнении острого бронхита пневмонией.
Рентгенологические изменения при остром бронхите обычно отсутствуют. При вирусной инфекции могут выявляться расширение и нечеткость рисунка корней легких в связи с реакцией интерстициальной ткани в этой области на инфекцию. Прн затяжном течении острого бронхита повторное рентгенологическое исследование имеет большое значение для своевременной диагностики присоединившейся пневмонии.
Особенностями клинической картины аллергического брон хита являются отсутствие общеизвестных признаков воспаления (слизисто-гиойпая и гнойная мокрота, иейтрофильный лейкоцитоз, палочкоядерпый сдвиг лейкоцитарной формулы, повышенная СОЭ и др.), этиологическая связь болезни преимущественно с неинфекционными факторами, склонность к аллергическим реакциям, другие проявления аллергии, в том числе при лабораторном исследовании (эозинофилия крови и мокроты и т. д.), эффект (ex juvantibus) от противоаллергических средств.
Бронхиолит обычно является как бы частью тяжелого поражения всего бронхиального дерева, реже он развивается самостоятельно.
Для острого бронхиолита характерны выраженная одышка» которая резко возрастает при небольшом физическом усилии, мучительный кашель с отделением скудной слизистой мокроты, боли в грудной клетке, связанные с перенапряжением дыхательных мышц. Отмечаются одутловатость лица, цианоз ушей, носа, пальцев рук, ног. Дыхание напряженное, с участием вспомогательных мышц. Грудная клетка как бы зафиксирована в положении глубокого вдоха, с приподнятым плечевым поясом. Перкуторный тон с тимпаиическим оттенком. Нижняя граница легких опущена, подвижность диафрагмы ограничена. При аускультации дыхание часто ослабленное, в нижних отделах могут выслушиваться мелкопузырчатые хрипы, незвучные, по характеру мало отличающиеся от крепитирующих. Снижение звучности дыхательных шумов обычно сопровождается нарастанием клинических проявлений дыхательной недостаточности и прогностически неблагоприятно. Рентгенологически определяется картина острого вздутия легких, может быть усиление легочного рисунка. При осложнении бронхиолита мелкоочаговой пневмонией рентгенологическая картина похожа на мили-арный туберкулез легких. Течение бронхиолита продолжительное (5-6 нед) и тяжелое, прогноз часто неблагоприятный, особенно у пожилых.
Лечение Острого бронхита
Больные острым бронхитом при повышении температуры тела подлежат освобождению от работы, а ослабленные больные пожилого возраста с эмфиземой и (или) сопутствующей сердечно-сосудистой патологией подлежат освобождению от работы даже при нормальной температуре тела. Последнее относится и к имеющим резко выраженные катаральные явления со стороны верхних дыхательных путей, к работающим на открытом воздухе, в горячих цехах, в детских учреждениях, общественном питании, учебных заведениях, больничных учреждениях.
При тяжелой интоксикации, сопутствующей (легочной н сердечно-сосудистой) патологии и угрозе осложнения острой пневмонией целесообразна госпитализация заболевшего. Важной лечебной мерой при повышении температуры тела является постельный режим. Курение табака во время болезни категорически запрещается.
Рекомендуется обильное питье теплой жидкости: горячий чай с лимоном, медом, малиновым вареньем, чай из липового. цвета, из сухой малины, подогретые щелочные минеральные воды (боржоми, смирновская, славяповская и др.), потогонные и грудные сборы. Может быть рекомендована следующая пропись: Fructus Rubi idaei, Folii Gariarae aa 20,0, Herbae Origani vulgaris 20,0 или FJorum Tiliae, Fructus Rubi idaei aa 50,0. MDS - 2 столовые ложки смеси заварить двумя стаканами кипятка, кипятить в закрытом сосуде в течение 5-10 мин, процедить и пить настой горячим, по одному стакану [Дубилей В. В. и др., 1980]. Эти меры, как правило, вызывают обильное потоотделение, снижают повышенную температуру тела, улучшают общее самочувствие. Горчичники на область грудины обычно уменьшают неприятные ощущения в области трахеи. Показаны паровые ингал&ции.
Медикаментозное лечение острого бронхита в настоящее время в основном симптоматическое, с применением жаропонижающих, противовоспалительных и болеутоляющих средств: ацетилсалициловой кислоты (0,5 г), метиндола (0,025 г), пирамннала (амидопирина 0,25 г, фенобарбитала 0,02 г, кофеина 0,03 г), пиркофена (амидопирина и фенацетина по 0,25 г, кофеина 0,05 г), пирамеина (амидопирина 0,3 г, кофеина 0,03 г), цитрамона и др., обычно по 1 табл..З раза в день. При одновременном поражении носоглотки и гортани полезны аэрозольные препараты: камфомен, каметон и ингалипт 3-4 раза в день. Эти комбинированные препараты содержат в своем составе норсульфазол, стрептоцид, камфору, ментол и пр., оказывают антисептическое, противовоспалительное и местнообезболивающее действие. Необходим прием витаминов, в первую очередь С (0,1-0,3 и 0,5 г) и А (по 3 мг) 3 раза в день.
Если в качестве этиологического фактора предполагается вирусная инфекция, лечение осуществляется в соответствии с принципами, изложенными.
При отсутствии эффекта от симптоматической терапии, появлении гнойной мокроты следует включить антибактериальные препараты (тетрациклины, полусинтетические пе-нициллины, бисептол и др.) для воздействия на бактериальную микрофлору. Это одновременно является мерой профилактики пневмонии. Назначая антибиотики, нужно увеличить дозу вводимого витамина С до оптимальной дозы (1 мг на каждые 100 тыс. ЕД антибиотика). При затяжном течении воспалительного процесса, не поддающемся общепринятой антибактериальной терапии, рекомендуется сочетать ее с аэрозольным введением (через ультразвуковой ингалятор) продигиозана: 4-5 ингаляций 1-2 раза в неделю, по 1 мг препарата на ингаляцию. В указанном плане целесообразно также применение пирогенала и некоторых других биогенных препаратов, стимулирующих неспецифическую резистентность, процессы регенерации и т. п.
При обструктивном синдроме назначают бронхорасши-ряющие средства различного механизма действия: симпа-томиметики, холинолитики и миотропные спазмолитики, в первую очередь группу теофиллина. Целесообразно назначение комбинированных препаратов-теофедрина, антастмана и др. Если признаки обструкции стойко сохраняются, имеются проявления аллергии, назначают инсталляции кортикостерои-дов: гидрокортизон и др. 25-50 мг в день, бекотид (бекло-метазон), или короткий, на 5-7 дней, курс кортикостероидрв (обычно предннзолон 15-20 мг в день). При превалировании атопических аллергических факторов целесообразно назначать фенкарол, провести курс интала или задитена (в течение месяца).
При затяжном течении бронхита в целях медицинской реабилитации целесообразно применять щелочные тепловлажные ингаляции с морской или минеральной водой (типа боржоми, ессентуков). С целью нормализации реактивности организма, общеукрепляющего и закаливающего действия рекомендуются также общее облучение ультрафиолетовыми лучами, электрофорез кальция на грудную клетку, ионотерапия с отрицательными аэроионами. Функциональной реабилитации реконвалесцентов способствует пребывание в загородном реабилитационном отделении или специализированном отделении климатического санатория (местные санатории, Южный берег Крыма и др.). Важное место в системе реабилитации отводится специальным методикам лечебной физкультуры (звуковая и дыхательная гимнастика, круговая тренировка).
Профилактика Острого бронхита
Профилактика острого бронхита в своей основе смыкается с профилактикой вирусных инфекций. Помимо этого, определенное значение в профилактике острого бронхита имеет устранение различного рода неспецифических раздражений слизистой оболочки бронхиального дерева, способствующих развитию и прогрессировапию воспалительного процесса (запыленности и загазованности производственных помещений, охлаждения и переохлаждения, перегревания, быстрой смены контрастных температур, курения табака, злоупотребления алкоголем и др.). Имеет значение и своевременная санация очагов инфекции, в первую очередь в носоглоточной области (гнойный еннуит и др.), ликвидация затруднений для носового дыхания (устранение полипов, искривления носовой перегородки и пр.). Особенно важно регулярное закаливание (воздушные и солнечные ванны, водные процедуры, ходьба босиком), которое предпочтительно начинать в летний сезон.
Минздрав РФ одобрило препарат Револейд (Элтромбопаг) к применению у детей. Новый препарат показан пациентам страдающим хронической иммунной тромбоцитопенией (идиопатической тромбоцитопенической пурпурой, ИТП), редким заболеванием системы крови.
03.03.2017
Канадские ученые из университета в Оттаве намерены произвести революцию в восстановительной медицине. В одном из последних экспериментов им удалось вырастить человеческое ухо из обычного яблока.
27.02.2017
Специалисты Первого медицинского университета имени Павлова в Санкт-Петербурге создали наночастицы с помощью которых возможна диагностика инфарктных и пред инфарктных состояний больного. Так же в перспективе исследований, наночастицы будут применяться...
Медицинские статьи
Вирусы не только витают в воздухе, но и могут попадать на поручни, сидения и другие поверхности, при этом сохраняя свою активность. Поэтому в поездках или общественных местах желательно не только исключить общение с окружающими людьми, но и избегать...
Вернуть хорошее зрение и навсегда распрощаться с очками и контактными линзами - мечта многих людей. Сейчас её можно сделать реальностью быстро и безопасно. Новые возможности лазерной коррекции зрения открывает полностью бесконтактная методика Фемто-ЛАСИК.
Косметические препараты, предназначенные ухаживать за нашей кожей и волосами, на самом деле могут оказаться не столь безопасными, как мы думаем
Лактостаз - это состояние, обусловленное задержкой грудного молока в железе и ее протоках. С той или иной степенью выраженности лактостаза встречается каждая женщина в послеродовом периоде, особенно если роды были первыми.